こんにちは!
産婦人科医やっきーです!
先日、第116回医師国家試験を解きまくる記事をアップしたところ、
主に医療系の方々から大変なご好評を頂き、医学生のフォロワーさんも大きく増えました。
 【医学の話】現役産婦人科医が第116回医師国家試験を解きながら言いたい放題に言ってみた
【医学の話】現役産婦人科医が第116回医師国家試験を解きながら言いたい放題に言ってみた
それと同時に、こんな声も寄せられました。

看護師国家試験も解いてみて下さい!
薬剤師国家試験の解説もお願いします!
このようにリクエストを頂けるというのは、ブログで医療情報を発信している立場として非常にありがたいものです。
こういった声には真摯に向き合わなければなりませんね。

よーしやるぞ!でも問題を読んだことないな、調べてみよう…


What is this?
(訳:これはペンですか? - いいえ、それは私のおいなりさんです。)
残念ながら私の知識は役に立たなさそうです。
しかし…未来の医療を担う若者たちに何かメッセージが送れないものか…!
看護師…薬剤師…保健師…
むッ!?


ええのがあるやん…?
そんなわけで本日は未来の助産師さんたちのために、第105回助産師国家試験を解説していきましょう!
一般の方が読んでも参考になる内容をなるべくピックアップしていますので、よろしければ読んでみて下さい!
重要事項
この記事は厚生労働省の「第105回助産師国家試験の問題および正答について」の中から気になる問題だけをピックアップし、簡単な解説と率直な感想を書き連ねた記事です。
詳細な解説を目的とした記事ではなく、あくまでも「いち産婦人科医がこう考える」という内容ですが、試験本番でのヒントになれば幸いです。
医療系以外の読者の方のために、難易度を「易」「中」「難」の三段階に分類しました。
これは問題の難易度ではなく、あくまでも「一般の方々にとってイメージしやすい・有益な内容か」で分けています。
また、解説の太字の部分だけを飛ばし読みしても意味が分かるように書いています。
医療系の読者の方は太字ではない部分も読んで頂けると、より理解が深まると思います。
難易度:易(一般の方にもイメージしやすい)
105A2 - 放射線被ばく


いきなり多くの医療者にとって重要な問題がきました。
時々、他科の先生から「妊婦さんが受診したんですがレントゲン撮れますか」「CTはダメですか」といった質問が寄せられます。
それを考えるには、放射線の「確定的影響」と「確率的影響」の2つを考える必要がありますね。
まず「確定的影響」とは、「○○Gy以上の放射線に被爆すると、△△という影響が出る」というもので、これは妊娠時期ごとに出てくる影響が変化します。
この「○○Gy」の数値を「しきい線量」と呼びます。細かい部分は書籍ごとに微妙に差がありますが、産婦人科診療ガイドライン2020では以下のように規定されています。
受精後10日まで ⇒ 流産の可能性あり。奇形の発生には関与しない。
受精後11日~妊娠10週 ⇒ 奇形を誘発する可能性あり。(50mGyを超えた場合)
妊娠9週~妊娠26週 ⇒ 中枢神経障害を起こす可能性あり。(100mGyを超えた場合)
実際にレントゲンやCTを撮影するとどれくらいの放射線被爆が起こるのかですが、
基本的にこういった診断用の放射線は50mGyを超えることがほとんどなく(腹部や骨盤部のレントゲンなら1mGy、骨盤部CT1回でも20~40mGyほど)、不測の事態を除いて問題になることは多くありません。
(補足として、造影CTはできれば撮らない方が良いです。造影剤の赤ちゃんに対する安全性が確立されていませんし、撮影量が増えるぶん線量も増えますので…)
じゃあ他は何をどれだけ撮ってもセーフかと言うと勿論そんなことはなく、上記のしきい線量を超えないようにする注意は必要ですし、もう一つの要素として「確率的影響」が関わってきます。
そして「確率的影響」とは、「具体的な被爆量の基準は無いけど、線量が増えれば増えるほど◇◇の確率が上がる」といった形で胎児に影響します。
具体的には、妊娠後半期の被爆10mGyで小児がん発生率が40%上昇すると言われています。
(参考:産婦人科専門医のための必修知識 2020年度版)
とはいえ「どうしても虫垂炎の診断が難しくてCTを撮りたい」などといったケースもあるでしょうし、
診断の遅れが原因で妊婦さんの命に関わったら元も子もないので、しきい線量に気を付けつつ必要な検査を行っていくのが良いかと思います。
そんなわけで問題の正解は2番ですね。
105A4 - 梅毒

最近、日本で患者数が増加まっただ中の梅毒ですね。
一説によると、●国からの旅行客が爆買いのついでに日本の風俗に来て蔓延するようになったとか。(あの国は風俗や売春の規制が日本以上に厳しいですからね)
妊娠前あるいは妊娠中に梅毒に感染すると、赤ちゃんに菌が感染してしまう先天性梅毒という病気を発症することがあります。
しかし妊娠13週までなら赤ちゃんに感染しにくい上、適切な治療を行えば治せるので、母子手帳を貰ったらすぐ調べる感染症のひとつです。
同じような「母子手帳を貰ったらすぐ調べる感染症」として、B型肝炎やC型肝炎、HIV、HTLV-1なんかがありますね。
このへんは全部一括で血液検査で調べられます。逆に「妊娠中に調べる感染症で血液検査では調べないもの」を覚えた方が良いかもしれません。細菌性腟症(BVスコア)とクラミジアの2つです。
梅毒の診断方法はちょっとややこしく、「特異的検査」と「非特異的検査」を組み合わせて行います。
何でこんな面倒くさいことをするかと言うと、片方だけだと「現在感染してるのか、以前感染した(今は治ってる)のか区別が付かない」「ごく最近感染した梅毒を見逃す可能性がある」「診断ミスの可能性がある」といった不都合が生じるのです。
そして梅毒は五類感染症なので届け出は1週間以内に行います。
てなわけで答えは4です。
105B2 - 喫煙

妊娠中の喫煙に関する話ですね。
妊娠時以外もですが、妊娠中にタバコを吸ってて良いことなんて何ひとつありません。

早産になりやすい、妊娠高血圧になりやすい、前置胎盤になりやすい(116回医師国家試験の記事の116A65を参照)など、リスクの高い疾患が揃いまくってます。
この問題の答えは2ですね。
ちなみにですが、選択肢1の子癇は妊娠高血圧から発症することが多いので、ちょっと遠回りですがこれも間違いではないように思います。
105B32 - 双胎妊娠

双胎の問題がきました!
これはもう、最近毎回のように引用しているような気がする静虎と鬼龍の記事を読んで頂くのが早いでしょう。
 『TOUGH』より双子(一絨毛膜一羊膜双胎)について解説する
『TOUGH』より双子(一絨毛膜一羊膜双胎)について解説する
ちなみに二卵性双胎の頻度には人種差があり、黒人>白人>黄色人種といった頻度になっています。
特に日本人は二卵性双胎ができにくいようですね。
一卵性双胎はほとんど人種差がないようです。
105B33 - 母体搬送

助産所の問題ですね。
助産所での出産や自宅出産について、(一部の例外を除き)私はそれほど悪いものとは思っていません。
そもそも、ざっくり9割くらいの妊娠・出産は我々産婦人科医が何もしなくても何とかなります。
ただし、残り1割くらいのお産ではそうはいきません。母児に合併症が残ったり、命が失われてしまったりする結果もありえます。そのために産婦人科医がいるわけですね。
助産所を構える多くの良識ある助産師さんたちは、そこを骨身に染みて分かっているからこそ緊急時に病院へ搬送する判断力が高いです。
選択肢を見てみましょう。1、4はごく普通の経過です。5も直後の出血+分娩後2時間の出血量として考えるならば標準的と言えます。よって答えは2、3になります。
3はいわゆる「分娩停止」ですね。何時間ねばっても下から産まれることは期待できないので、帝王切開とすべきです。
(2023/2/7追記)
選択肢2ですが、分娩第1期(陣痛が来てから子宮口が全開になるまで)で38.5℃というと子宮や赤ちゃんに感染が起きている(絨毛膜羊膜炎)おそれがあります。
簡単に言えば赤ちゃんがしんどくなりやすいので、血液検査や抗生物質の投与、帝王切開などができる施設に搬送する方が良いですね。
総合病院で産婦人科医として勤務している私の目線だと、2も状況によりそのまま産んでしまうのも有りかな?と思いましたが、助産師の読者様から「2の搬送については助産業務ガイドラインで定められている」とのご意見がありました。
納得です。アドバイスありがとうございます!
難易度:中(一般の方には少し難しめ)
105A9 - 妊婦健診

はっきり言って微妙な問題です。答えは1。
妊娠37週の子宮底長の基準値はだいたい32~35cmくらいです。
子宮底28cmというと32週前後くらいの長さなので、確かに37週にしては小さく、医師への報告が必要というのも納得はできます。
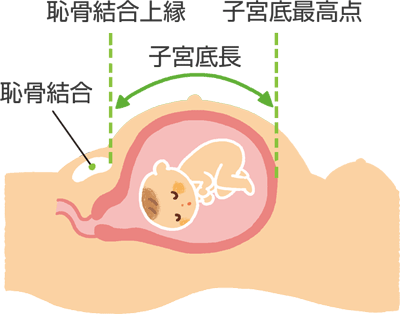
しかし子宮底長はさほど厳密な検査値ではありませんし、そもそもなぜ子宮底長を測るかというと超音波が普及していなかった時代に子宮底長で赤ちゃんの大きさを推定していた頃の名残に近いです。
そんなわけで徐々にその役割が減りつつありますが、もちろん超音波にも誤差は出ますし、子宮底長も参考にはなります。
ただ個人的には「2.粘液性の血性分泌物」「3.断続的な10~15分の弱い子宮収縮」も、お産の準備が整いつつあるという証拠なので答えとして悪くはないと思います。
それとも助産師さんからの報告の基準的なものが存在するのかな…?
105A28 - 頸管裂傷

出産を経験された方々は、「子宮口が全開になるまでいきんだらダメ!」と言われたことがあるかもしれません。
ダメな理由のひとつがこの状況ですね。
早産にならないよう、普段は赤ちゃんが出てくるのをガードしてくれている子宮の出口(子宮頸部)ですが、この出口が全開してない時に無理な力が入ると裂けます。この状態を頸管裂傷と呼びます。
出産時に腟が裂けるのはある意味日常茶飯事ですが、子宮の出口が裂けるのは緊急事態です。
腟が裂けるよりも格段に出血しやすいため、頸管把持鉗子という専用の道具を使いつつ、子宮の出口をゴツくて太い針と糸で縫い合わせる必要があります。
というわけで答えは3番。
お産にはあまりにも安産すぎて逆に困る状況がたまーにあるのですが、頸管裂傷はその1つと言えます。
難易度:難(ガチの医学知識)
105A24 - 妊娠中の変化


なにこれムズい。
正直なところ、私は4か5までは絞れましたがそこからは分からなかったです。正解は4だそうです。
まず、S状結腸が子宮の左後ろにあるので妊娠後期の子宮は右にちょっと傾いてます。
これを右軸旋回と言い、したがって尿の流出障害も右で起こりやすいわけですが、これも助産師さんからするとちょっと難しいよな??(産婦人科医は帝王切開する時に意識しますが)
そして妊娠中は腎臓への血流量が増加し、腎濾過率もアップします。
この結果、老廃物であるクレアチニン(Cre)、尿素窒素(BUN)、尿酸(UA)などの検査値は低下します。
で、ここから先がちょっと分からない。
ざっと色々調べた感じ、妊娠中の尿細管再吸収能の低下が明言された記載はほとんど見つからず(Davison JM, Hytten EF. Glomerular filtration during and after pregnancy. J Obstet Gynaecol Br Commonw1974;81:588 等)、仕組みがいまいち分かりません。
いくつかの本には「原尿が増加し、尿細管で再吸収できなかった糖が妊娠尿糖として検出される」という旨の記載がありました。確かに。
ということは原尿の増加に対し、相対的に再吸収能が低下しているという意味なのかな…?
そうだとして、尿管の緊張との関連は…?
どなたか詳しい方はご教示ください。
そんな難問でした。
105A26 - 更年期障害

これ助産師国家試験の範囲に含まれるの!?というのが正直な感想です。
「女性が閉経する(月経が来なくなる)」という現象を言い換えると、「卵巣が持ってる女性ホルモンが枯渇する」という状況だと言えます。
女性ホルモンがなくなると更年期障害や骨粗鬆症といった不具合が起きてくるわけですね。
そんな不具合に対し、女性ホルモンを補って改善させる治療がホルモン補充療法というわけです。
基本的には閉経期の女性のQOLを上げてくれる良い治療なのですが、いくつか禁忌(やっちゃダメ)な条件があります。
詳しくは割愛しますが、乳がんや子宮体がんといった女性ホルモンに起因する悪性腫瘍は禁忌~慎重投与となります。
他にも副作用として血栓(血管の中にできてしまうカサブタ)ができやすくなるので、血栓の病気になった人も禁忌です。この関連で心筋梗塞や脳卒中を起こしたことがある方にも禁忌となります。
そんなわけで答えは1番。
産婦人科医以外の方にはなかなか親しみのない問題だと思います。
105A40 - 肩甲難産

産婦人科医がメチャクチャ緊張する場面トップ5くらいに入る状況です。(やっきー調べ)
赤ちゃんは通常、頭が一番大きいのでお産の時には頭さえ出ればあとは何とかなります。
が、たまに何とかならないことがあります。この場合、頭だけ出て体が出ないことがあります。
赤ちゃんの体が大きい場合や、赤ちゃんの姿勢がちょっと良くない場合などですね。
これを「肩甲難産」と呼び、肩甲難産が起きた時は恥骨上圧迫(恥骨の上らへんをグッと押す)やマクロバーツ体位(妊婦さんの太ももをお腹にくっつける姿勢をとる)で少しでも出やすくします。
よって答えは2と5ですね。
ちなみにこの2つを行っても出ないと前述の産婦人科医がメチャクチャ緊張する場面トップ5の状況が発生します。
赤ちゃんの体が出ないままだと最悪死ぬので、何が何でも赤ちゃんの体を出してあげる必要があるのです。
その出し方も色々やり方があるのですがここでは割愛します。
ちなみに選択肢1は最終手段中の最終手段として、頭まで出た状態で帝王切開し、赤ちゃんを子宮に戻してお腹側から出産させるというウルトラCをぶちかます時に行う可能性はありますが、それをするには早いです。まだあわてるような時間じゃない。
まとめ
以上、現役産婦人科医による第105回助産師国家試験の解説でした。
今まで見たことのない助産師国家試験を解いてみるのも新鮮で楽しいものです。
今回取り上げていませんが、普通にさっぱり分からない問題もいくつかあったので勉強にもなりました。

好評なら来年もやってみようかと思いますので、Twitterのフォローやいいねをよろしくお願いします!
ここまでお読み頂き、ありがとうございました!
以下、関連記事です。
慣れていないとイメージしにくいお産の手順。実際の症例を見ながら振り返ってみるのも良いかもしれません。
百戦錬磨のイコインカㇻマッ(産婆さん)の技術はこちらからどうぞ。
2024年10月18日より、産婦人科医やっきーのオリジナルLINEスタンプを発売開始しました!!
日常会話はもちろん、妊娠前・妊娠中・産後の女性にも使いやすい内容となっております。
こちらからダウンロード可能です。

現在、ニュースレター『産婦人科医やっきーの全力解説』を執筆中です。
「男女の産み分けってできるの?」「逆子って直せるの?」「マーガリンは体に悪いの?」などの記事を基本無料で公開しておりますので、こちらもお楽しみください。