こんにちは!
産婦人科医やっきーです!
前回の医師国家試験問題の解説記事でもお話ししましたが、
医学部に入学した学生が医者になるためには医師国家試験を突破しなければなりません。
もし試験に落ちようものなら、同級生たちが研修医として働いているのを横目に勉強だけをし続ける1年間を過ごすことを余儀なくされます。

そんな医師国家試験には、国家試験対策を専門とする予備校がいくつか存在します。
まあよほど変わり者の医学生でない限りはこういった予備校の講座を受講し、試験対策の勉強をすることになります。
私も多分に漏れず、医学部6年生の時に医師国家試験対策予備校「MEC」の講座を受講しました。

そんな話も遠い思い出となっていた、今から約半年前。
2023年1月のことです。

このブログもだいぶ認知度を伸ばしたぞ!

うまくいけば書籍化の話とか出ないかな?企業からの案件とか…ぐふふ…

お疲れ様です、やっきー先生。

おや、MEC講師の丸木先生。どうされました?

先生、MECの講師に興味ありませんか?

MECの講師!?

先生の解説力は予備校講師に向いていそうだと思いまして。

予備校講師のお誘いとは…ちょっと予想してなかったですね…

しかし…そもそも私は医学部の6年間を留年スレスレで通過し続けてきた劣等生ですよ?

ちょっと自信ないですね…ブログの更新だけでもいっぱいいっぱいですし…

難しいですか?残念ですね…
お給料もしっかり出るんですが…

実は以前から講師に興味がありました!!!
このような経緯で、現在MECでBasic講座をご担当されている丸木先生からお誘いを頂き、
2023年5月から私やっきーは医師国家試験対策予備校「MEC」の講師を兼任させて頂くことになりました。
(もちろん産婦人科医としての本業もありますので、講師業は平日の勤務時間外や土日に行っています)
ちなみに私の病院は副業禁止ではないのですが、ブログを書いていることも講師をしていることも秘密にしています。
そんなわけで、顔出し無し・実名非公開・公式サイトの講師紹介欄にも非掲載という信用できる要素がひとつも無い予備校講師がここに誕生しました。
怪しすぎて逆にアリかもしれない、どこかから国家試験の問題とか入手してくるんじゃないかと思って頂けることを願っています。
問題は入手できませんが。
それでは本日は国家試験対策予備校への講師就任の記念企画として、
第117回医師国家試験の産婦人科の問題について、言いたい放題に言いながら解いてみましょう!

非医療系の読者様の役にも立つよう嚙み砕いて説明していますので、お気楽な気持ちで読んで頂ければ幸いです。
重要事項
この記事は厚生労働省の「第117回医師国家試験問題および正答について」の中から産婦人科範囲の問題+気になる問題だけをピックアップし、簡単な解説と率直な感想を書き連ねた記事です。
詳細な解説を目的とした記事ではなく、あくまでも「いち産婦人科医がこう考える」という内容ですが、試験本番でのヒントになれば幸いです。
医療系以外の読者の方のために、難易度を「易」「中」「難」の三段階に分類しました。
これは問題の難易度ではなく、あくまでも「一般の方々にとってイメージしやすい・有益な内容か」で分けています。
また、解説の太字の部分だけを飛ばし読みしても意味が分かるように書いています。
医療系の読者の方は太字ではない部分も読んで頂けると、より理解が深まると思います。
前回(第116回)の解説記事はこちらです。
 【医学の話】現役産婦人科医が第116回医師国家試験を解きながら言いたい放題に言ってみた
【医学の話】現役産婦人科医が第116回医師国家試験を解きながら言いたい放題に言ってみた
難易度:易(一般の方にもイメージしやすい)
117A1 - 胎児疾患

第117回医師国家試験の1問目は産婦人科・小児科範囲の問題からでした。
「13trisomy」というのはなかなか一般の方にとって聞き馴染みが薄い言葉ですが、これはいわゆる「ダウン症候群(21trisomy)」の親戚のような病気ですね。
このタイプの病気(染色体異常)は母体が高齢であるほど発生率が上昇します。
次に風疹ですが、風疹は妊娠期に罹患すると赤ちゃんが難聴・白内障・先天性心疾患を発症しやすくなり、
しかも感染力が抜群に高いという非常にやっかいなウイルスです。
しかしワクチンを打っていれば感染のリスクは大きく下げられます。
先天性風疹症候群の話もどこかでやらねばなりませんね。
パルボウイルスB19という近未来のロボットみたいな名前のウイルスは、「伝染性紅斑」…通称「りんご病」の原因ウイルスです。
これ自体は子どもの時によくかかる病気の1つでしかありませんが、妊娠中に罹患すると赤ちゃんが貧血や胎児水腫(むくみの超凄いやつ)を引き起こし、最悪の場合、流産や死産につながることがあります。
てなわけで答えはa、b、eですね。
117A10 - 血栓症

「深部静脈血栓症」と言うと関わりのなさそうな謎の病名に見えますが、特に女性にとっては意外と身近かつ恐ろしい病気のひとつです。
「エコノミークラス症候群」と言えば聞いたことがある人もいるかもしれません。
もちろん女性だけでなく男性にも起こります。
これは、要するに血管の中で血が固まってしまう大変やっかいな病気です。
固まった血液=血栓が肺に大量に詰まった日には命に関わります。
これが起こりやすい状況はいくつかありますが、そのうちの3つが選択肢にある「妊娠」「担癌状態」「経口避妊薬内服」ですね。よって答えはa、c、dです。
妊娠中は大量出血に備えて血が固まりやすくなっていますし、
経口避妊薬、つまりピルを飲んでいるとホルモンの作用で血が固まりやすくなります。
癌を発症していると、がん細胞から出てくる様々な物質が影響し、これも血が固まりやすくなります。
とはいえ、妊娠している人・ピルを飲んでいる人・癌の患者さん全員に片っ端から血栓症が起こるわけではなく、
血栓症が発症しやすくなる条件はかなりの部分が判明しているので、患者さんの立場から過度に気にする必要はありません。
この問題はむしろ、医者の立場から「こういう患者さんは血栓症を発症しやすいから対策を取っておくべき」という注意喚起に近いものですね。
117B24 - 月経

これは産婦人科に興味がない学生でも知っていないとダメなレベルですね。
子宮は、受精卵(正確には胚盤胞)がやってくる時に備えてふかふかの高性能ベッド=子宮内膜を用意しています。

しかし、この高性能ベッドは寿命が短く、維持し続けておくことができないので、
新品のベッド取り付け作業のために古くなったベッドを月に1回ずつ体外に排出します。
これが月経の仕組みです。
てなわけで答えはcです。
117C38 - 妊娠中の就労

妊娠中の就労に関する話ですね。産婦人科医やっていると超あるあるな話です。
昨今では妊娠・出産・育児を理由として就労に関して不利益を被ることがないように、お母さんを守るルールが結構きっちり定められています。
例え本人の申し出があっても就業できないのは産後6週間なので、aは×ですね。
cは鬼畜か。
というわけで答えはb、d、eです。
117E2 - 無月経

これは私の専門分野(女性ヘルスケア)的にとても大事な問題!
まず、極端なダイエット等で痩せている女性は月経が来づらくなります。
同じく、強いトレーニングをしている女性アスリート(特に長距離走や体操の選手)も月経が来づらくなります。
ややこしくなるので詳細は割愛しますが、どちらも体が「月経起こしてる場合じゃねえ!」と判断し、月経を止めてしまうわけです。
当の本人からすれば「月経来ないのかラッキー」と思われるかもしれませんが、
月経が来ないということは女性ホルモンの「エストロゲン」がめちゃくちゃ減っているということ。
エストロゲンは骨を丈夫に保つ作用がありますので、無月経の状態を放置すると骨折しやすくなり、スポーツどころか日常生活にも支障が出ます。
3か月、月経が来ない状態が続くのであれば婦人科の受診をお勧めします。
問題の答えはcです。
アスリートと月経に関する解説はこちらをどうぞ。
 『ハコヅメ』『永世乙女の戦い方』から考察する、アスリートと月経の向き合い方
『ハコヅメ』『永世乙女の戦い方』から考察する、アスリートと月経の向き合い方
難易度:中(一般の方には少し難しめ)
117A43 - 梅毒

残念ながらここ数年ホットな感染症になってしまった梅毒に関する問題。
医学生にとっては梅毒の検査項目である「RPR」「TPHA」という言葉を知ってるかどうか的なところがありますが、
選択肢aの「生物学的偽陽性」という言葉は梅毒以外でほぼ使われることのない言葉なので、
この時点でどんなに勘の悪い受験生でもコナン君のように「ペロッこれは梅毒!」と分かってしまうという親切設計です。
5類感染症である梅毒は全例届け出が必要です。
そして性感染症であるため、パートナーが梅毒まっしぐらだと永遠に治らないのでパートナーも強制検査です。
梅毒は胎盤を通じて感染する可能性があるため、一刻も早くペニシリン系の抗菌薬で治療をします。ペニシリンにアレルギーがある場合はミノサイクリンを使います。
よって答えはbとc。
『鬼滅の刃』に登場する梅毒の解説記事はこちらをどうぞ。
117A44 - 妊娠糖尿病

これは中々やらしい問題です。
75gOGTT検査で90-190-160と2point陽性ですので、この妊婦さんは妊娠糖尿病となるわけですが、
「妊婦さんだし運動療法は可哀想だな」と考えてしまうと不正解となります。
実際には、妊娠糖尿病の管理方法は第一に適切な食生活・適度な運動、それでも血糖コントロールが上手くいかない時はインスリンを使う、といった感じになります。
食生活は内容も大事ですが、急激な血糖値上昇を抑えるために分割食が推奨されます。
よって答えはaとc。

妊婦スポーツの目安は母体心拍数が150bpmを超えない程度が良いとされているようですが、
具体的にどういうのがOKでどういうのがNGか、の基準が少し曖昧なところがあるのでちょっと難しいところ。
加えて、多胎妊娠、前置胎盤、子宮頸管無力症などリスクの高い妊婦さんでは絶対禁忌となります。
とはいえ適度な範囲の運動ならば腰痛や倦怠感・むくみの軽減、ストレス解消、分娩所要時間の短縮などといった有用性が報告されているので、主治医の判断の下での妊婦スポーツはむしろ推奨されます。
117B37 - 産後過多出血

難易度的にはさほど難しくありませんが、臨床的には大事な問題ですね。
経腟分娩後に出血が2000mLを超えており、バイタルサインは崩れておらず、ただちに命に関わる状況ではありません。
とはいえ産後過多出血の基準となる500mL(経腟分娩の場合)を超えているので、何らかの対応が必要になってくるところ。
産後の子宮は収縮がしっかりしているほど出血が減ります。
出産直後の子宮は、臍よりも指2本分くらい低い場所で触れるのが理想なので、臍上で触知となると子宮の収縮は悪そうです。
こういう時はとにかく子宮をマッサージと圧迫して、物理的に収縮させましょう。
出産を経験された方の中には、産後にお腹をグリグリされて医師や助産師を恨んだ人も多いはず。あれは出血を止めるための仕方ない処置なのです。ごめん。
加えてオキシトシン、メチルエルゴメトリン、プロスタグランジンといった子宮収縮薬を使うのも良いでしょう。
というか2000mLも出ている状況だと、私なら特別な事情がない限りこれら全部ぶち込んで、おまけにトラネキサム酸(止血剤)の投与も行います。
産後出血は早く気付いて対応できればできるほどベネです。
というわけで答えはa、c、e。
117C39 - 新生児

産婦人科というより小児科の範囲ではありますが、ついでにこちらも。
2900gで産まれて、産後3日で2400gまで減少というのは下がりすぎですね。
産まれたての赤ちゃんはたっぷり水を吸った状態で出てくるので、産後3~4日で10%くらい体重が落ちるのが正常ですが、これだと17%近く落ちていることになります。哺乳ができていない等の異常が考えられますね。
黄疸が出てくるのも通常は生後24時間以降なので、生後12時間となると溶血性黄疸などの可能性が疑われるところ。
そんなわけで答えはaとeです。
117D6 - 抗リン脂質抗体症候群

そんなに頻繁に診るわけではないのですが、いざ出会うとかなり慎重にならざるを得ない病気のひとつ・抗リン脂質抗体症候群。
要するに「人より血栓ができやすい」という病気なわけですが、この血栓が胎盤の血管に詰まってしまうので流産になりやすいわけですね。
不育症の原因の約10%を占める疾患ですが、ヘパリン・アスピリン療法(血を固めにくくする薬を使う)によって妊娠を継続できる可能性は飛躍的にアップします。
大ざっぱに言えば、妊娠前からアスピリンを内服し、妊娠発覚後から未分画ヘパリンを投与します。
アスピリンをいつまで飲むかについて一定したコンセンサスはなく、28週まで~36週までと結構ばらつきがあります。
ここで「妊婦さんにNSAIDsであるアスピリン使っていいの?」と思う方もいらっしゃると思いますが、
ジクロフェナク、インドメタシン、イブプロフェン等に比べてアスピリンは動脈管収縮作用が弱いことが知られていますので、妊婦さんに使用しても問題ありません。
また、出産を終えたからといって油断は禁物です。
深部静脈血栓症・肺血栓塞栓症のリスクも高いので、産後のヘパリン投与も必須です。
その他にも妊娠高血圧症候群のリスクが高いことが知られているので、とにかく色々と注意して診ていかなければならない疾患というわけですね。
答えはdです。
117D20 - 卵巣過剰刺激症候群

不妊治療を考える上で決して忘れてはいけない病気・卵巣過剰刺激症候群(OHSS)。
体外受精のために卵子を採取する際に「ゴナドトロピン療法」というホルモン治療を行うわけですが、
この時に使う「hCG」というホルモンには血管から水分を外に漏れさせる作用があり、全身が強くむくんだり腹水が溜まったりします。
ひどい場合には胸水による呼吸困難や卵巣茎捻転、血栓症による脳梗塞、急性腎不全などを発症するケースもあります。
とはいえ、エストラジオール(女性ホルモン)の値が高い、卵胞が育ちすぎているなど、「このままhCGを投与すると重症のOHSSになりそうだな」と思われる状況ならhCGの投与や胚移植をキャンセルするという対応策が講じられるので、
ここまで重症化するケースは滅多にありません。まともな病院なら。
しっかり対策を取った上でOHSSが起きてしまうケースは避けられないので仕方ないのですが、たまにそういう対策を全く取らずに重症のOHSSを発症させるだけさせておいて治療だけを片っ端から総合病院に丸投げしてくる不届きな不妊治療クリニックが時々あります。そういうところは総じて近所の産婦人科医からの評判も悪いです。
不妊治療は信頼できる病院で!
というわけで答えはeです。
117D54 - 子宮頸部異形成

子宮頸部異形成、いわゆる「前がん病変」の問題ですね。
子宮頸部異形成は、病変が軽い順に「軽度」「中等度」「高度」の3つに分けられるのですが、レーザー治療や円錐切除の適応となるのは基本的には「高度」からです。
(診断の経過や今後の妊娠の可能性等に応じて「中等度」でも治療の対象とするケースはありますが、国家試験で問われる可能性は低いでしょう)
軽度異形成は自然に治ることもしばしばあるので、対応としては細胞診(がん検診)を定期的に行いつつ経過観察となります。答えはdです。
できればHPVの種類を調べておきたいところ(子宮頸部に感染しているHPVの種類に応じて、子宮頸癌に進行するリスクをある程度類推することができます)ですが、これも学生に求めるのは少し酷な知識ですね。
あと地味にコルポスコピーのことを「コルポスコピィ」と呼ぶ爺さん、去年の問題にも居たな。(116D61)
子宮頸癌とHPVワクチンに関する解説はこちらをどうぞ。
 【医学の話】『コウノドリ』より 子宮頸がんとHPVワクチンについて考える
【医学の話】『コウノドリ』より 子宮頸がんとHPVワクチンについて考える
117D74 - 骨盤臓器脱

高齢の女性にしばしば見られる、骨盤臓器脱(子宮脱)に関する問題ですね。
厚生労働省のHPに画像の掲載が無かったため引用はできませんが(掲載されていたとしても陰部の画像なのでGoogle的に微妙ですが)、画像の特徴は典型的な骨盤臓器脱です。
子宮という臓器はお腹の中でいくつかの靱帯に支えられた構造をしているのですが、
出産経験や加齢などの影響があると、子宮を支える靱帯は伸びきったゴムのように緩んでしまいます。
これが骨盤臓器脱の病態ですね。
本来なら骨盤臓器脱に対しては骨盤の筋肉を鍛える、腟内にリングを入れて子宮が出てこないようにする、手術をするなどの治療が行われるわけですが、
ひどい場合だと尿が全く出なくなる(尿閉)ことがありますので、そういった場合はとりあえず手で子宮を中に押し込んであげましょう。
(用手還納自体は特別な技術も何も要りません。ただ押し込むだけなので誰でもできます。)
よって答えはbです。
117E3 - 骨盤内炎症性疾患

骨盤内炎症性疾患、要するに子宮や卵管・卵巣に何らかの菌が感染して暴れている状態ですね。
よくある症状としては腹痛、出血、帯下(おりもの)の増加といったあたりです。
炎症が起きている場所を考えるとDouglas窩に痛みが出ることが多いですね。よって答えはe。
aも嫌気性菌感染等だと起こることがありますが、必ずしも帯下の悪臭が出現するわけではない(というか骨盤内炎症性疾患全体を考えると、頻度としては若干低め)ので除外となります。b、c、dはほぼ無関係。
117E30 - 子宮頸管無力症

妊婦さんに時々みられる病気・子宮頸管無力症ですね。
赤ちゃんが適切な時期まで出てこないようにガードしておく「子宮頸管」の力が弱く、流産や早産の原因となってしまう病気です。
15週・16週と2回も自然流産(中期流産)しているのであれば頸管無力症を疑わなければなりません。
これに対して頸管縫縮術を行うことにより、妊娠の継続が期待できます。というか他にとれる手段がありません。
答えはaとなります。
それにしても、初回の16週自然流産時に「頸管無力症の可能性があるので次の妊娠では頸管縫縮術をしましょう」と提案するのが普通だと思うので、
おそらく架空の症例だと思いますが2回目の妊娠時に何の対策もしていないのは違和感がアリアリです。
117F7 - 正常妊娠中期

妊娠に関する生理学を問う、よくあるタイプの問題ですね。
妊娠中の母体に関する一番の変化といえば、何といっても循環血液量の増加です。
血液量が4割近くも増加(元々が4Lであれば5.6Lくらい)し、腎臓もフル稼働します。
血液の水分が増えた分、赤血球などの血液成分も頑張って増やすわけですが、さすがに4割増しには追い付きません。
というわけで血液は増えるがちょっと薄くなる、ということで血漿浸透圧は低下します。
末梢血管抵抗も下がるので血圧も妊娠前に比べて少し低下します。
よって答えはaとcとなります。
117F55 - 早期破水

これはもう「早期破水」の概念を知っているかどうかだけの問題ですね。
分娩の進行において、一般的に破水するタイミングは子宮口が全開大した後ですが、
陣痛が来る前に破水する「前期破水」、陣痛が来た後~子宮口が全開大する前に破水する「早期破水」も決して珍しくはありません。
この妊婦さんは早期破水に該当しますね。というわけで答えはb。
難易度:難(ガチの医学知識)
117A17 - 双胎間輸血症候群

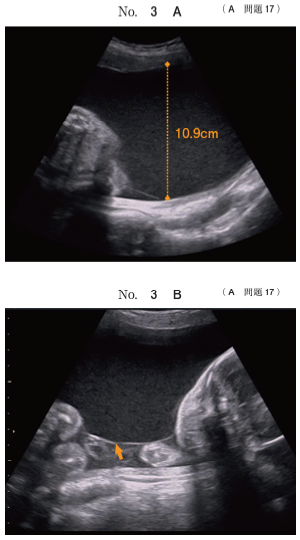
これは中々に考えさせてくれる良問ですね。
MD双胎の妊娠で、一方は最大羊水深度が8cm以上、もう一方は2cm以下のようですから「双胎間輸血症候群(TTTS)」が確定します。
そこまでは良いとして、「受血児は心不全」「供血児は腎不全」と適当に覚えているとこの問題の正解に辿り着けなくなります。
受血児は供血児から本来のキャパ以上の血液を貰ってしまっているわけなので、全身の循環血液量は異常に増えている状況です。よって腎血流量も増えています。
循環血液量が増えている分、心臓も普段よりずっと働いているため心不全のリスクがあります。
よって答えはcとe。
…なんですが、このTTTSによって供血児側が胎児死亡を起こすリスクがあります。
その場合、受血児側の血液が急激に死児側に流れ込んでしまう「急性胎児間輸血(AFFH)」を発症します。
AFFHを起こした場合、受血児側の死亡率も約10~30%とそれなりに高く、障害が残らず生存する確率は約50%という予後の悪い病気のひとつです。
勿論、この時点でそこまで考えるのは少し行き過ぎではありますが、AFFHの可能性を考えるとdも△くらいはあげたい答えです。
漫画界が誇るMM双胎・宮沢兄弟の記事でもTTTSについて解説しています。
 『TOUGH』より双子(一絨毛膜一羊膜双胎)について解説する
『TOUGH』より双子(一絨毛膜一羊膜双胎)について解説する
117A30 - 羊水塞栓症

めっちゃやべー状態です。
妊娠38週、破水直後から強い呼吸困難感、酸素化不良(高濃度酸素を吸ってるのでマスクされてますが)、そして何よりフィブリノゲンのとんでもない低値。紛うことなき羊水塞栓症によるDICです。
羊水塞栓症は、非常に稀ではありますが妊産婦死亡率のかなり高い病気のひとつです。
実際の対応としては輸液・輸血を用意しまくって、フィブリノゲン製剤や新鮮凍結血漿(FFP)をブチ込んだ上での全身管理ですね。
気管挿管やカテコラミンを使うことも珍しくありませんし、この症例の場合は出血の状況に応じて緊急帝王切開⇒そのまま子宮摘出を行う可能性もあります。
少しでも対応に手間取るとDICによる多臓器不全か大量出血で母体が死ぬので、病院中の産婦人科医・麻酔科医・救急医が総出で事に当たらなければならないレベルです。
というわけで答えはd。
117B4 - 胎児循環

これはもう胎児循環をきちんと把握してるかどうかだけの問題。
母体から受け取った酸素飽和度の高い血液は、臍帯静脈を通じて胎児の体内に流入します。
そして酸素の少ない血液は臍帯動脈を通じて胎盤へ向かいます。よって答えはd。
117B9 - 妊娠高血圧症候群

今年のクソ問題です。
問題作成者の性格の悪さがにじみ出ています。こういうのを作るのはたぶん医局でも嫌われているタイプの先生でしょう。
正答はa「血小板の減少」ですが、臨床的にはaだけでなくcも重要なのです。
確かに血小板減少はオーストラリア・ニュージーランドのSOMANZでも、イギリスのNICE・アメリカのACOGでも「重症妊娠高血圧腎症として厳重に扱うべき」というコンセンサスが得られていますが、
妊娠高血圧腎症による蛋白尿に伴って生じる下腿浮腫も、検査値として定量的に出せるわけではないにせよ臨床上は重要な参考指標になります。

私自身、妊娠高血圧症候群が疑われる妊婦さんに対してはとりあえず足のむくみをチェックします。(もちろん血液検査もします)
データがあるわけではなく、個人的な肌感覚で恐縮ですが、
足のむくみが軽いからといって妊娠高血圧腎症(PE)も軽いとは限りませんが、
足のむくみがひどい妊婦さんは妊娠高血圧腎症もひどい可能性が高いので、決して軽視すべき所見ではありません。
この問題作った奴、まともにPEの患者さん診たことあるのか?と疑いたくなる悪問です。
おそらく問題作成者の意図としては「昔はPEの重症化指標に下腿浮腫が記載されていたけど、現在はガイドラインから削除されているから新しい知見を仕入れとけよ」とでも言いたいのでしょうが、通るか…そんな理屈…!
そもそも妊娠高血圧症候群という疾患の重症度分類自体が世界各国で統一されておらず、何をもって重症とするかの基準があいまいです。
そんなわけで、ただ作成者の性格の悪さが垣間見えただけのクソ問題でした。
妊娠高血圧に関する解説はこちらです。
117C48 - 妊娠週数

んん?なんじゃこれ???
問題の意図は分かりますが設定がおかしいですね。
人工授精により妊娠が成立した場合、授精日を妊娠2週0日と設定します。
2月1日に人工授精をしたということは、受診日の3月7日は妊娠6週6日となります。
胎嚢のみが見えるのは5週頃、心拍を伴った胎芽が見えるのは6週頃、頭殿長がはっきりし始めるのは7週頃からです。
(ちなみに選択肢aは4~5週くらい、dは10週くらい、eは15週くらいの所見)
よって答えはbとなるわけですが…
通常、人工受精後2~3週間で妊娠の確認は十分に可能になるわけですから、そのあたりで妊娠の有無を確認してあげるべきです。
何故この人工授精をした病院は5週間近くも放置してんだろう???
と、一人で悩んでいても仕方がないので、
こういう不妊治療が絡んだ問題に直面した時はあの人にDMしてみましょう。

というわけでTatsu先生、この問題どう思います?

先生からDMが来た時点で身構えましたが、まさか国試問題だったとは…

Tatsu Ogawa先生(@Tatsu_Reprod)
前回の『ふたりエッチ』考察記事にアドバイスを下さった不妊治療の専門家で、
善意のみで私のブログ記事に対し5000字のレポートを書いた変態。

確かに先生が仰る通り、人工授精をした病院側の対応には難があると思います。

やはりそうですよね…先生なら具体的にどんな対応をしますか?

私なら「生理が来なかったら2月中には診察するようにしましょう」と声をかけますね。

わざわざ人工授精してるわけですから、早めに妊娠確認してあげるのが不妊治療医としての優しさです。
異所性妊娠の除外もできますからね。

ですよね!この症例だと医者の対応が遅すぎますね!

ついでに言うと、最終月経が1月1日でAIHが2月1日なので、卵胞発育が遅いですね。
初診がいつか分かりませんが、前年までに通院開始していたと考えると、この医者は排卵誘発が全くスムーズに行えていません。クロミッドの処方経験が無く、卵胞が大きくなってきたので上司に言われるがままにAIHを行った、というのであれば医師が未熟であったがゆえのIC不足ということで説明がつきます。

そ、そうですね。

患者側の背景に原因がある可能性もあります。過去1年間に性交渉が無く、ワンポイントだけAIHという状況がヒントになりますね。32歳と若いですし、いわゆる2人目不妊という状況です。例えば、2人目は欲しいが夫が家事育児に非協力的でわざわざタイミングを取りたくない、その結果AIHをした、本当は2月中に受診するように言われていたけど上の子が熱を出してワンオペだったのでバタバタして受診が遅れてしまった、などといった患者背景が想像できます。

他にも、シングルマザーで精子提供を受けたというパターンも考えられます。パートナーは要らないので、SNSで精子提供者を見つけて人工授精を実施したというわけですね。生理が遅れているのは自覚していたものの、妊娠で初期に受診すると自費でお金がかかるのであまり行きたくない、と考えたのでしょう。保険がきかないので、初診で1万円前後、2回目からも数千円ほどかかりますし、超音波検査や血液検査などを行うとさらにプラスされますからね。加えて、自分の仕事や上の子の世話もあるので少し放置していたのですが、友達のシンママがectopyで緊急オペして怖くなってしまい、結局3月に受診することになったという…

Tatsu先生、ありがとうございました!!!
なお、不妊治療の話題の大部分をカバーした『ふたりエッチ』の記事はこちらです。
 長年の疑問に終止符!『ふたりエッチ』優良さんは不妊症なのか?
長年の疑問に終止符!『ふたりエッチ』優良さんは不妊症なのか?
117C54 - 変動一過性徐脈

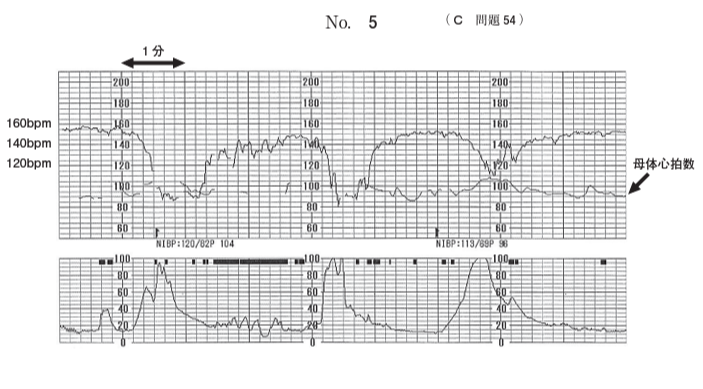
気を取り直して、国家試験問題の解説に戻りましょう。
それにしても、これは何とも意地の悪い問題。
産婦人科医なら判断できないとまずいですが、医学生でこれを自信持って答えられる人は存在しないと思います。
患者さんは妊娠41週の経産婦さん、分娩誘発がうまく効いて現在子宮口は7cm開大。
CTGを見ると子宮収縮のたびに一過性徐脈が起きているわけですが、毎回わりと落ち方が急峻、
かつ毎回ちょっとずつ波形の形が違うので「変動一過性徐脈」となります。その中でもこれは軽度に分類されます。
児頭はSP-1cmと下がってきているものの、未破水なので臍帯圧迫の影響を第一に疑うべき状況です。
臍帯圧迫の解除を意図し、体位変換をまずは行うべきですね。よって答えはcとなります。
しかし、どの一過性徐脈も微妙に子宮収縮から遅れているように見えなくもありません。特に3回目のやつ。
ということは遅発一過性徐脈…帝王切開だ!と、医学生なら判断してもおかしくないでしょう。
というか私が医学生の頃だったら多分「帝王切開」と答えてたと思います。
産婦人科専門医試験としてなら良い問題ですが、医学生にこれ答えさせるかね?という難問ですね。
117C55 - パルトグラム

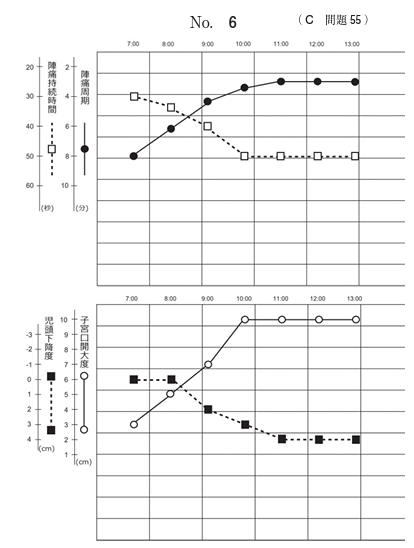
これまた、なかなか学生には厳しい問題。
お産の進行状況の詳細が文章でほとんど書かれていないので、パルトグラムが読めないとどうしようもないですね。
しかし医学生でパルトグラムを正確に読める人がどれだけいるんだろう?少なくとも学生時代の私には無理です。
パルトグラムから読み解けることとしては、子宮口が全開してから2時間ほど経過し、児頭も+4cmとだいぶ下がっている模様です。陣痛間隔は3分、持続時間は50秒ほどのようです。
2時間にわたり分娩が進行していないので何らかの対応をすべきですが、
児頭が+4cmと十分に下がっているならば吸引分娩や鉗子分娩で問題なく産まれるでしょう。答えはbです。
d「子宮底圧出法」も使うことはありますが、あくまでも吸引・鉗子分娩の補助ですね。
微弱陣痛が疑われる状況ならeの陣痛促進、下から産まれそうな気配が全くなければcの帝王切開となります。
ちなみに「微弱陣痛」の定義は産婦人科ガイドラインでも結構ふわっとしているので学生は無理に覚える必要ありません。
「お産が2時間進まなければ異常」とだけ覚えておきましょう。
117C59 - 前置胎盤

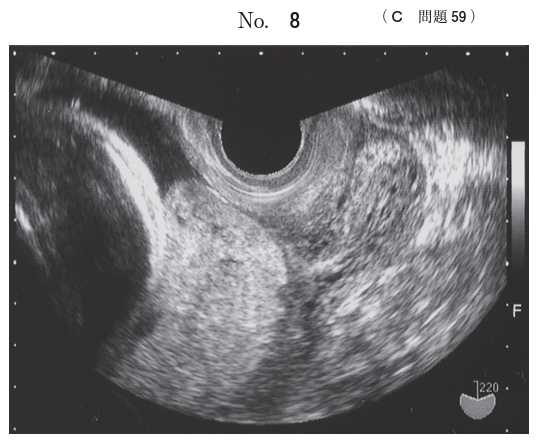
うーむ、問題の設定に違和感があります。
内子宮口を胎盤が完全に覆ってしまっているので、これは前置胎盤となります。
さらに250mLというかなり多めの出血量。これは警告出血と呼べる量を超えています。
ここまで来ると時間が経てば経つほど際限なく出血し続けるので、一刻も早く帝王切開する必要があります。
よって答えはaですが、ここまでガッチリした全前置胎盤なら超要注意症例として挙がっていることは間違いありませんし、
悠長に「胎児心拍数陣痛図で10分ごとに子宮収縮があるゾ」とか言ってる場合ではありません。
私がこの妊婦さんを対応する場合のことを想定します。
診察の手順としては、前置胎盤の妊婦さんが「出血しました」と言って来院すると、
すぐに腟鏡診と経腟超音波を行い、250mLも出血している時点で帝王切開を決定します。
手術室・麻酔科・小児科・妊婦さんのご家族に連絡をして、手術室の準備をしている間に経腹超音波で赤ちゃんの無事を確認しつつ点滴を確保。
死ぬほど出血する(比喩でなく)可能性があるので、採血と輸血の手配もします。
それでも時間が余ったら経腹超音波で赤ちゃんの推定体重や羊水量を測定し、胎児心拍数陣痛図をとりながら手術室に入るのを待ちます。
実際にはこんな感じの流れになるのですが、問題文ではなぜか帝王切開の決定がこれら全部を終えた後に行っている感じになっています。検査と説明の順番に違和感がありますね。
117D17 - 子宮内膜症性嚢胞

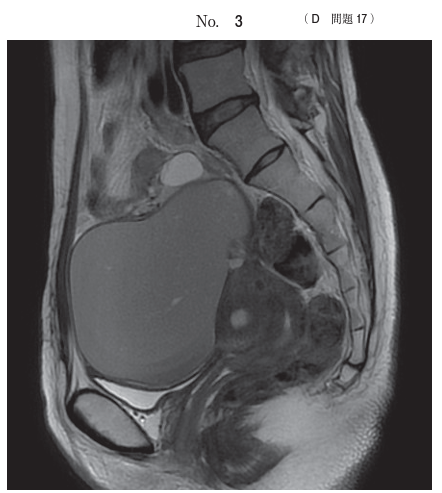
わお!!!
と思わず叫びたくなるデカい卵巣腫瘍ですね。
32歳女性、下腹部痛、不妊、月経困難症、両側の卵巣腫瘍、Douglas窩に有痛性の硬結、ということで、この疾患は子宮内膜症性嚢胞と診断して良さそうです。
この状態だと妊娠はおろか通常の生活にも支障をきたしますし、普通に考えて答えはaとなるわけですが、
以前何かの講演で、不妊治療を専門とした先生が「残存卵巣の機能温存を考慮すると、妊孕性確保を目的とした子宮内膜症性嚢胞に対する治療は穿刺吸引のみとする方が望ましい」と仰っていたのを聞いたことがあります。
これを考慮するならば、bも△くらいはあげて良いのではないでしょうか?
個人的にはこのサイズだと内膜症病変の可及的な除去・良悪性の鑑別も兼ねて腫瘍摘出術を勧めますが。
117D21 - 外陰癌

(画像を載せるとGoogle先生に激怒されるので各自でご確認下さい)
それはともかく、外陰癌の根治手術に関する問題ですね。
外陰癌自体わりと稀な疾患なので、これも医学生が自信を持って答えるのは難しそう。
画像を見る限り、外陰癌は左大陰唇に4cm×2cmの範囲で発生している模様。加えて、その2cm外側の生検では異常が無かったということですね。
転移の有無は不明ですが、この時点ではⅠB期と予想されます。
とすると、根治的外陰部切除および鼠径リンパ節郭清が選択されます。この範囲に肛門は含まれないので、答えはcとなります。
117D49 - 新生児低血糖

新生児に関する問題ですね。
母体は妊娠糖尿病と診断されているものの、妊婦健診をきちんと受けていなかった模様。血糖コントロールは良くなかったようですね。
おそらく38週で4100gというHeavy For Datesの状況もそれによるものでしょう。
赤ちゃんは胎内であれば母体から潤沢に糖分を貰えますが、ひとたび外界に出ると自分の力だけ(哺乳)で糖分を摂取しなければなりません。
妊娠糖尿病の管理がきちんとできていない場合、胎内にいた時の糖分があまりにも潤沢すぎて、母体から切り離されると一気に糖が不足して低血糖をきたしてしまうわけですね。
てなわけで赤ちゃんの血糖値を確認しておきたいところ。答えはaです。
117D60 - 子宮癌肉腫

何て踏んだり蹴ったりな患者さんだ。
胞状奇胎、子宮頸癌からの子宮癌肉腫とは…
さすがにモデルとなった症例が実在するわけではなく、この試験問題用に作られた患者さんだと思われますが。
胞状奇胎は絨毛癌の、HPVは子宮頸癌の、抗癌剤は白血病や悪性リンパ腫のリスクとして知られていますが、いずれも子宮癌肉腫との関連性は明らかではないですね。
適切な放射線治療は悪性腫瘍に対し有用ですが、その反面で別の癌を生むリスクにもなりえるため、答えはdとなります。
117D70 - 卵巣癌

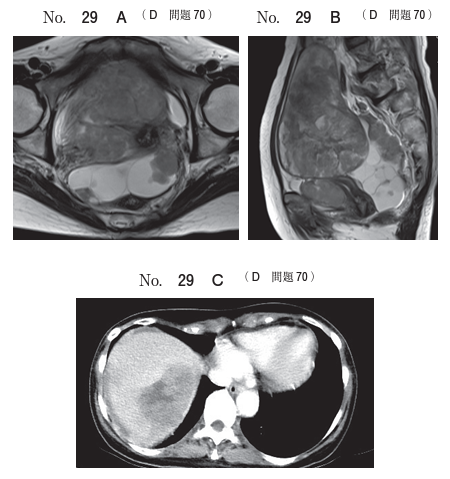
卵巣癌(または腹膜癌?)の治療経過に関する問題ですね。
現実でもよく見られる治療経過で、臨床に即した良問になっています。
審査腹腔鏡により腹腔内の状況と組織型が判明した、その次に行うのは何か?というのが問題の趣旨です。
本来なら卵巣癌と子宮体癌は腫瘍を摘出できればできるほど嬉しい(腫瘍減量術)ので、答えはbの開腹手術!といきたいところですが、骨盤内は癌の影響でガッチガチに癒着している模様。
この状況で癌の組織だけを綺麗に取ってこれるのはブラック・ジャック先生くらいのものなので、現実としては抗癌剤治療となります。
高異型度漿液性癌なら抗癌剤治療(TC療法)の効果もそれなりに望めますからね。
というわけで答えはdです。
117E26 - 過多月経

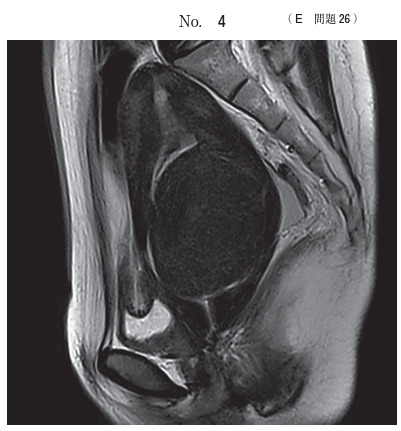
臨床でも時々起こる状況ですね。
多量の月経により、血圧が保てなくなるほどの血液を失ってしまうというものです。
ゆっくり待てる状況であればcのGnRHアナログ製剤を使って止血することもありますが、即効性はありません。
この患者さんについてはバイタルサインが崩れてしまっており、Hb 4.5、Ht 17%と高度の貧血を認めますので、まず何よりも大量輸液と輸血が必要ですね。
というわけで答えはaとなります。
a(輸血・輸液)で全身状態が落ち着いてからc(GnRHアナログ製剤)を行い、時間を確保しておいて手術(子宮筋腫核出術)やe(子宮動脈塞栓術)を進めていく、といった流れになると思います。
子宮動脈塞栓が妊娠に与える影響は詳しいところが未だに分かっていないので、行うかどうかは施設によりますが…
117F14 - チアノーゼ性心疾患

厳密には小児科範囲ですが、産婦人科的にも重要なところなので解説しましょう。
選択肢に挙がっているのは全て先天性心疾患ですね。
出生後に緊急で治療介入が必要になる…要するにチアノーゼ性心疾患はどれかを問うているわけです。
チアノーゼ性心疾患は放置すると体中が酸素不足に陥るので、緊急での対応が必要になってきます。
この中だと完全大血管転位症のみです。他はいずれも出生後ただちに治療を要する病気ではありませんね。
よって答えはcです。
先天性心疾患に関する解説はこちらです。
117F52 - 胎児機能不全

胎児発育不全(FGR)のある妊婦さんの胎動減少に関する問題です。
赤ちゃんの命に関わるので、実臨床ではかなりの警戒感を覚える状況ですね。
赤ちゃんが元気な状況かどうかを調べる方法はいくつかありますが、特に重要なのは「BPS(Biophysical Profile Score)」と呼ばれる評価方法です。
BPSに使うのは「胎児心拍数陣痛図」と「経腹超音波」です。詳しく説明すると長くなるので省きます。
この問題では、胎児心拍数陣痛図で40分以上にわたり一過性頻脈がない模様。この時点で赤ちゃんにはそうとう元気が無いことが伺えます。
それに加えて経腹超音波で何を見るかというと、大ざっぱに言えば「胎動があるか」「羊水があるか」の2点ですね。
加えて、元々FGRが指摘されていることを考えると、前回に比べてどのくらい体重が増えているかを評価するのも重要なポイントです。(体重が増えていなければ赤ちゃんの状態はあまり良くない可能性があります)
というわけで答えはb、c、dとなります。
まとめ
というわけで、本日は国家試験対策予備校への講師就任の記念記事として、
第117回医師国家試験の産婦人科の問題に関する砕けた解説記事をお届けしました。
産婦人科範囲に関する総括としては、第116回と比べて悪問らしい悪問がだいぶ減った印象ですね。
なんだこの設定?と首を捻りたくなるおかしな問題も多いですが、
そういったものも含めて理解できるとより病態の把握が進むと思います。
そんなわけで、これから私やっきーは産婦人科医 兼 ブロガー 兼 予備校講師として頑張っていきます。
日常診療で得た経験をブログ・講師業に活かしつつ、ブログ・講師業で得た知識を日常診療に還元するというスタイルで患者様・読者様・受講生の皆様のために奮闘致しますので、ご支援のほどよろしくお願いします。
以下、関連記事です。
漫画界最凶最悪の産婦人科医に関する解説記事では、妊娠・分娩経過について広い解説をしています。
 漫画界最凶最悪の産婦人科医、『美味しんぼ』西浜タエについて考える
漫画界最凶最悪の産婦人科医、『美味しんぼ』西浜タエについて考える
学生には想像しにくい概念・回旋異常について漫画描写をからめて解説しています。
2024年10月18日より、産婦人科医やっきーのオリジナルLINEスタンプを発売開始しました!!
日常会話はもちろん、妊娠前・妊娠中・産後の女性にも使いやすい内容となっております。
こちらからダウンロード可能です。

現在、ニュースレター『産婦人科医やっきーの全力解説』を執筆中です。
「男女の産み分けってできるの?」「逆子って直せるの?」「マーガリンは体に悪いの?」などの記事を基本無料で公開しておりますので、こちらもお楽しみください。