
こんにちは!
産婦人科医やっきーです!
私がマシュマロで読者様からのご質問を募集していることはご存知の通りかと思います。
皆様のご質問をまとめて作った記事もいくつか生まれました。
 マシュマロの回答まとめ vol.4「妊婦さんの疑問 上級編」
マシュマロの回答まとめ vol.4「妊婦さんの疑問 上級編」
ブログと違って過去の回答を掘り返すのはなかなか難しく、
埋もれさせておくのは惜しい質問・回答もいくつかあります。
そんなわけで、今日は過去の回答の中からいくつかピックアップしてお届けしましょう!
第5弾となる今回は「気合いの長文回答編」です!
めちゃくちゃ長いので、目次から気になった項目のみ読むことを推奨します。
鍼灸で逆子は直る?

逆子や不妊治療・つわりに対する、鍼の有効性についてですね。
妊娠に与える影響について考える前に、大前提である「鍼治療とは何か?」というところから解説しましょう。
鍼灸は、体に鍼を刺したりお灸をすえたりすることで病気を治したり体調を整えたりする医療技術のことです。
中国の伝統医学にルーツを持ちますが、日本では鎖国をきっかけに独自の発展を遂げました。
ちなみに日本で視覚障害のある方が鍼灸師をするイメージのきっかけになったのも、
江戸時代の天才鍼師・杉山和一(1610~1694)が全盲で、彼が作った技術体系を日本中の視覚障害者の方々が学んだことがルーツにあるそうです。

そんな伝統ある鍼灸ですが、西洋医学の概念が広く流布し、統計学的な評価ができるようになったことで「ほんとに効果あるの?」という疑問があちこちで湧いてきます。
鍼の有効性について検討した論文や報告はたくさんあります。
現時点では、腰や頭・首・膝などの痛みに対して針治療を行った結果、「鍼治療には効果があったよ」とする論文と「いまいち意味ないかも」とする論文が混在している状況です。
詳しくは、厚生労働省『「統合医療」に係る 情報発信等推進事業』 ー 鍼治療 に読みやすくまとまっています。
では、妊娠に対する鍼灸治療の効果はどうでしょうか。
よく聞くのは「至陰・三陰交というツボにお灸をすえると逆子が治る」という効果についてですね。

この効果については、2012年に行われたシステマティックレビューにてお灸の効果を検証した論文が発表されています。
13件の研究で2181人の妊婦さんが検証対象となっており、信憑性はかなり高そうですね。
気になる結果ですが、逆子が有意に治るとは言えなかったようです。
不妊症やつわり、月経困難症などに対しても似たような報告があるのですが…まあ、はっきり言って似たような感じです。
以上を踏まえた私の結論を言いますと、肩こりや腰痛などに対し、鍼やお灸が気持ちよくて行う分には良いと思いますが、妊産婦さんの悩みや月経の症状に対して鍼灸で解決できる医学的根拠は現時点で薄いと思います。
ならば、なぜ逆子に対するお灸がずっと続いているのでしょうか。
実際、「お灸で逆子が直った!」という方のご意見は多く目にしますね。
私自身も、36週くらいまで逆子だった妊婦さんがお灸に行ったところ、次に診た時には直っていたという症例に出会ったことがあります。

…しかし、水を差すようで申し訳ないのですが、自然に直る逆子の症例はいっぱいあります。
「お灸をしたから直った」のか、「何もしてなくても直っていた」のか。
これは個人の体験談だけで判断することはできないため、上記のようにたくさんの症例からデータを取って統計学的に評価をすることが求められます。
…そして、ここからがもう一歩踏み込んだ話です。
逆子に対する鍼灸治療は保険が効きません。自費診療なんです。
保険診療は法律で値段が決められているのですが、自費診療は上限を自由に決められます。
まともな鍼灸院であれば自費診療といえど常識的な価格に設定されていますが、
一部の鍼灸院では妊婦さんの弱みに付け込んでアホみたいに高い価格を設定していたり、めちゃくちゃ頻繁に治療に通わせたりするケースがあります。
質問者様がおっしゃるように、ドアノック商品(売る側に大きな得はないが顧客を掴むための商品)としての役割もあるかもしれません。
全ての鍼灸院がそういった悪徳院だというつもりはありませんし、できる範囲で患者さんの悩みを解決している院も少なくありません。
そのため、「この鍼灸院はちゃんとしたところだろうか?」「この病院の先生は信頼できるか?」というところを個々人で判断する、という観察眼も必要になってきます。
海外のつわりの薬(Diclegis®)は日本で使えないの?

つわりは実に難しい問題です。
私自身、つわりに苦しむ妊婦さんたちを多く診てきましたし、根本的な治療がない現状に無力感を覚えます。
それでは、何故つわりが起きるのか?治療薬はあるのか?日本の状況は?といったあたりを解説してみましょう。
そもそもつわりとは何なのかというと、簡単に言えば「妊娠初期に表れる悪心・嘔吐(気持ち悪くて吐いてしまう)症状」です。
おおよその目安としては妊娠4~9週頃に始まり、7~12週頃をピークとして、12~16週頃までに軽快してくることが多いとされます…が、人によってはもっと長く(それこそ出産が終わるまで)症状が続くという方もいらっしゃいます。
私の妻によると「二日酔いが数週間続いている感じ」とのことです。しんどすぎる。

では、このつわりは何故起きるのか!
…実は、よくわかっていません。
妊娠に伴うホルモンの変化、内分泌的な変化、精神的な変化などが原因として提唱されてはいますが、正確なところは不明です。
いや21世紀にもなってつわりの原因ひとつ分からんのか!
前澤さんが月に旅行するこの時代に!!!
と思われそうですが、つわりの原因が今ひとつ調べきれないことには理由があります。
つわりが起きている方は、妊娠しているのです。
このクソシロクマは何当たり前のこと言っとんだと思われそうですが、妊娠中だと色々乗り越えるべきハードルが多くなるんです。
というのも、妊娠中だとあまりムチャな検査ができません。
「よくわかんないけど色々調べたろ!」の結果、流産でも起きてしまった日には一大事です。
あるいは検査とは無関係に流産したとしても、悪意をもって「この研究のせいで流産した!」と言いがかりをつけられてしまう可能性も0ではありません。(そもそも流産自体、あらゆる妊婦さんに15%ほどの確率で起きます)
しかも、つわりは自然におさまるときています。
自然に治ることなく患者さんの一生に関わり続ける病気ならともかく、数週間~長くとも数か月でおさまってしまうとなれば、なおさら研究機関も手を挙げづらいでしょうね。
そのため、つわりの原因究明はせいぜい血液検査くらいが限界だというところが現状です。
同様の理由で「治療法」についても研究しにくいです。
投薬というのは検査以上に患者さんへ直接の作用を起こすものなので、妊娠に関する病気の治験はかなり難しいのです。
この問題が最悪の形で実現してしまった事件が存在します。それが「サリドマイド薬害事件」です。
1957年に西ドイツで「サリドマイド」という鎮静・睡眠薬が開発されました。
これは『つわりによく効く薬』として世界中で販売され、1958年には日本でも認可されました。
簡単に言えば、吐き気がしんどいから睡眠薬でウトウトしておこうぜ、といった意図ですね。
しかしその後、サリドマイドには極めて強い催奇形性があることが判明します。
これによってサリドマイドは販売停止・回収されましたが、日本で約1000人、世界では推定10000人のサリドマイドによる奇形児が産まれたとされています。
このサリドマイド薬害事件は今なお世界中のつわり研究者・製薬会社にとって忘れがたい負の遺産として残り続けているのです。
では現在ではつわりに対しどのように対応するのかと言うと、日本の産婦人科ガイドラインではこんな感じになっています。
・こまめに食事と水分を摂ろう
・マジでヤバい時は点滴しようね
・ビタミンB6が気持ち悪さを改善させるっぽいよ
・吐き気止めも使えるよ
質問者様がおっしゃっている「プリンペラン®」は、最後に出てきた「吐き気止め」の一種ですね。
胃腸の動きを改善させ、脳の嘔吐中枢に作用して吐き気を抑える効果が期待できます。妊婦さんへの安全性も高いですし、妊婦さん以外にもよく使う吐き気止めです。
とはいえプリンペランも全員に効くわけではありませんし、もっと良い薬はないのか?という話になってきますね。
そこでアメリカで認可された薬が「Diclegis®」です。(カナダでは同じ成分の薬が「Diclectin®」として認可されています)

Diclegis®は、簡単に言えば「ビタミンB6」と「抗ヒスタミン薬」の合剤です。
抗ヒスタミン薬というのは、花粉症の時に出されることがあるアレです。副作用として眠気が来たりするので寝る前に飲んでね、のアレです。
要するに、気持ち悪さを改善させる効果があるビタミンB6に、これまたウトウトさせて気持ち悪さを気にならなくさせるための抗ヒスタミン薬を合体させちゃおう、というのが意図なわけですね。
そしてこのDiclegis®ですが、サリドマイドと違って妊婦さんや赤ちゃんへの安全性がしっかり確認されています。
FDA(アメリカ食品医薬品局)でもDiclegis®はつわりに対し推奨度Aとなっています。
さて。
そうすると「なんで日本ではDiclegis®を使えないんだ」という疑問が当然湧いてくると思います。
その理由は…ごめんなさい、私には分からないです。
日本産婦人科学会も厚生労働省に要望書を出したりしているのですが、その先にある「日本で作りたがる製薬会社が無い」という状況になっています。
考えられる理由としては、サリドマイドの件で及び腰になっているから、長くても数か月しか飲まれなくて会社が儲からないから…などが思いつきますが、いずれも推測の域を出ません。
このへん、製薬会社の中の人にも聞いてみたい。
とはいえ、製薬会社の肩を持つわけではありませんが、私からひとつフォローをしておきましょう。
ここまででDiclegis®について1つお話ししていなかったことがあります。
それは、確かにDiclegis®がつわりに有効だという結果は出ているものの、ならば具体的にどのくらい効くのか?という話です。
実際のところ、Diclegis®には効果があるものの劇的とは言いがたい状況です。
過去の研究によると、1日4錠の内服により1日の吐き気の長さが4時間から3時間に減少、嘔吐の頻度が1日平均1.6回から1.3回に減少…となっています。
確かにいずれも有意差は出てるんですが、他の薬の生産に影響を出してでもDiclegis®を優先しろ!と言うほどの効果かと言われると…ちょっと何とも言えないデータですね。
加えて、日本ではつわりに対する抗ヒスタミン薬は認可されていないわけですが、
「ピリドキシン(ビタミンB6)」と「プリンペラン」を組み合わせることによって、日本のガイドラインに沿った範囲で疑似的にDiclegis®に近い効果を期待できます。
なお、Diclegis®や同じ成分のDiclectin®やBonjesta®などを海外から個人購入するのは絶対におすすめしません。中身が本物かどうか分かんないので。
というわけで結論としては、
「海外で使われているつわり治療薬をそのまま日本で使用することはできないが、日本で使える範囲の薬でも同じような治療は可能」
といったところになります。
(それでも個人的には選択肢としてあると嬉しいのですが)
ちなみにこれは治療法とは直接関係ないのですが、
過去の研究では「つわりがある人は流産、死産、早産、先天異常の発生率が低い傾向がある」ということが示されています。
このことから「つわりは妊娠を保護する効果があるのではないか」という説も唱えられています。
(つわりが無い=流産率が上がる、という意味ではないのでご注意ください)
この報告の妥当性については議論の余地があると思いますが、
「つわりがあるということは赤ちゃんを守れている」という考えを持ってみるのも良いかもしれません。
参考文献:”The Delayed-Release Combination of Doxylamine and Pyridoxine (Diclegis®/Diclectin®) for the Treatment of Nausea and Vomiting of Pregnancy.” Svetlana Madjunkova et al. Paediatr Drugs. 2014; 16(3): 199–211.
妊娠中のコロナ感染で赤ちゃんの神経発達に影響が出る?

2023年12月5日に「Developmental impairment in children exposed during pregnancy to maternal SARS-COV2: A Brazilian cohort study.」という論文が発表され、医療系インフルエンサーの方々に取り上げられたことで話題となりました。
これによると、「妊娠中にコロナに感染した場合」と「感染していない場合」を比較したところ、
神経発達遅延(neurodevelopmental impairment)の発症率が感染群で20.3%、非感染群で5.9%だったとする結果が出たようです。
※ここで出てきた“neurodevelopmental impairment”ですが、乳幼児の発達の状態を評価する「ASQ-3」という質問票の点数が低かったことを表しているだけに過ぎず、日本で言う「発達障害」とは別物です。
これを読んで私が感じたところを述べさせて頂きましょう。
まず目についた点が、データの内容が2020年4月~2021年7月であることです。
2023年12月5日に発表された論文にしては妙に前のデータのように感じられますね。
これは推測ですが、この時期のデータを使っていることには2つの理由があると思われます。
1つ目は「コロナワクチンが普及する前のデータを取りたかったから」
2つ目は「神経発達はある程度成長しないと正確に評価できないから」
です。
もちろん理想としては、
①「ワクチン未接種・コロナ非感染」
②「ワクチン未接種・コロナ感染」
③「ワクチン接種・コロナ非感染」
④「ワクチン接種・コロナ感染」
の4つに分けてデータを取った方が学術的には良いです。
良いのですが、ワクチンが普及してからのデータを取ろうと思うと、上に挙げた2つ目の理由「神経発達はある程度成長しないと正確に評価できないから」が絡んできます。
つまり、ワクチンを打った後で産まれた赤ちゃんに対し、神経学的な評価を行うために十分な期間が取れていないのです。
それに、この手の論文はデータを集め終えた瞬間に自動的に出来上がるものではなく、むしろデータが集まってからが本番のようなところがあります。
集まったデータにおかしなところが無いか確認し、評価可能なあらゆる項目についてリストアップし、カイ二乗検定を行って、p値を出して、そこから得られる結論を論理的破綻のないように導いて…
という作業は想像以上に時間のかかる作業です。

この研究は単一施設による研究のようですし、③か④(もしくはその両方)のデータが十分に足りなかったのかもしれませんね。
ならばいっそ、ワクチンの影響を排除した「ワクチン未接種の状況におけるコロナ感染後の神経発達に与えるリスク」に絞って評価をすることにした、という意図が見て取れます。
そして、結論の「神経発達遅延が感染群で20.3%、非感染群で5.9%という結果だった」という部分についてですが、これには一定の妥当性があると思います。
しかし私自身が注目したいのは、むしろそこよりも「早産は感染群で21.7%に、非感染群では8.8%に生じた」という部分ですね。
そもそもコロナが流行するよりずっと前から、早産と神経発達の関連性については指摘されてきました。
ということは、この論文の結論である「コロナに感染すると神経発達に関するリスクが上昇する」というのは、
むしろ「コロナに感染すると早産が増える」「早産と神経発達には関連性がある」「結果として神経発達のリスクが高まる」ということが言いたかったのではないか、と思います。
ここで、国内の文献を見てみましょう。
日本において2020年9月~2022年6月の国内67施設・計1134人のコロナ感染妊婦を対象とした調査によると、
「コロナ感染により流産や死産は増加しなかったものの、中等症Ⅱ(酸素投与を必要とする症例)以上の重症度となった妊婦さんの早産率が有意に高く、また中等症Ⅱ以上を発症した妊婦さんは全員ワクチン接種をしていなかった」
というデータがあります。
(参考:山田秀人, 出口雅士「COVID-19と妊娠」日本産婦人科・新生児血液学会誌 32(2): 35-42, 2023.)
このように、妊娠中のコロナ感染と早産との間には関連性があることが示唆されているわけですが、
今回の論文ではそこから一歩進んだ「産まれた赤ちゃんの神経学的な評価」を行った、という点で評価に値すると思います。
というわけで、この論文で言いたかったことを(勝手に私が咀嚼して)要約するならば、
「妊娠中にコロナに対してノーガードで居るのはお勧めできないぞ」
「ワクチンの是非に関する評価はまだだけど、少なくともワクチン打ってない妊婦さんがコロナに感染すると早産と神経発達のリスクが上がることは確かだぞ」
という2点に集約されると思います。
さらに私なりの結論を重ねるとするならば、
上に挙げた山田先生・出口先生の報告にあるようにワクチンによるコロナの重症化予防・早産予防効果が示唆されていますので、「妊婦さんこそワクチンを積極的に打つべき」という結論が導けると思います。
今後はワクチン接種の影響も加味したさらに大規模な報告が出てくると良いですね。
妊娠中にレントゲンを撮っても良い?

質問者様の個別のレントゲン撮影可否については何とも言えませんが、確かに妊娠中にレントゲンを撮ることはあります。
分娩誘発の前などに骨盤のレントゲン撮ったよ!という出産経験者の方も珍しくないと思います。
しかし、妊娠中にレントゲンを撮ることで赤ちゃんに影響は出ないの?という疑問もあることでしょう。
そんなわけで、妊娠中の放射線曝露について解説していきましょう。

まず、放射線の影響には「確定的影響」と「確率的影響」の2種類があります。
…この時点で離脱してしまう妊婦さんが大半だと思うので、分かりやすく例えてみましょう。
例えばここにうんこ💩があったとします。(ぴよぴーよ速報リスペクト)
道を歩いていてゴマ粒みたいな大きさのうんこをうっかり踏んでしまった時、あなたはそれに気付けるでしょうか?おそらく気付けませんね。
では、米粒くらいのサイズなら?まだ気付かなさそうです。
こんな感じで踏むうんこのサイズを大きくしていくと、500円玉くらいのサイズになったあたりで「ん?何か踏んだかも?」と気付けるはずです。
そしてあなたは靴に付いたうんこのせいで深いダメージを負います。
このように、「一定以下の線量だと影響は無いけど、ある一定の基準を超えたところで影響が出る」という仕組みが「確定的影響」です。
次に「確率的影響」です。
例えば、ゴマ粒サイズのうんこがランダムに敷いてある道があり、あなたはその道を100メートル歩くとします。
100メートル歩いた後のあなたは靴裏の違和感に気付けるでしょうか?

もし仮に道に落ちてるうんこ濃度が異様に高く、1万うんこを踏んだ後ならかなり高い確率で気付けるでしょう。
ならば、うんこ濃度が低くて3うんこを踏んだ後であれば?

これはちょっと気付きにくそうです。敏感な人なら気付くかもしれませんね。
では、100うんこを踏んだ後なら?

これは気付く人もだいぶ増えてきそうですね。しかし、気付かない人も一定数は居るでしょう。
こんな感じで、「線量が増えるほど影響が出る確率が上がる」という仕組みが「確率的影響」です。
さて、ここまで産婦人科医としてどうかと思うような例えをしてきたわけですが、
放射線曝露による赤ちゃんの奇形や流産といった有害事象は「確定的影響」に分類されます。
妊娠の初期は「器官形成期」と呼ばれ、赤ちゃんの体の基本的な構造がグングン作られている時期です。
この時期に放射線を浴びすぎると赤ちゃんの体の構造自体に何らかの影響が出てしまう可能性があるわけですね。
妊娠中の放射線曝露による影響についてはいくつか文献がありますが、
妊娠4~10週に100mGy以上の被爆を受けた場合、奇形の発生率が上昇するというデータがあります。
また、妊娠9~26週においても100mGy以上の被爆により中枢神経障害を起こす可能性が指摘されています。
すると今度は「100mGyってどのくらい?」という話が気になってきますが、
100mGyはなかなか大量の放射線です。通常のレントゲンを1枚撮るくらいではなかなかここまでいきません。
例えばお腹のレントゲンを撮った時の胎児被爆量は平均1.4mGy、胸のレントゲンなどに至っては0.01mGy以下と言われています。
しかし、CTスキャンはレントゲンを四方八方から当てているような検査ですので、線量もだいぶ増えます。
お腹のCTなら平均8mGy、骨盤のCTなら平均25mGyとなるようですね。
ただ、これらでも100mGyにはなかなか届きません。(詳細は省きますが、造影CTだともっと増えます)
というわけで、確定的影響について考える上ではレントゲンや単純CTを1回撮るくらいであれば許容できる範疇になると言えます。
ここでひとつ忘れてることがありますね。「確率的影響」です。
人間が放射線に曝露した際の確率的影響とは、具体的に言うと発がんや遺伝的な影響のリスクが挙げられます。
ただ、確定的影響に比べるとどのくらいの線量でどのくらいリスクが上がるのか?という評価が難しく、
確率的影響に関してはなかなかはっきりしたデータが少ないのが現状ではあります。
一応、現時点では成人に関しては100mGy以下の被爆であれば発がん・遺伝的影響のリスクは上がらなかったとされています。
しかしながら、成人よりも感受性の高い胎児の場合は10mGy程度の曝露でごくごく僅かながら小児がんの発生率が上がるかも?(自然発生率0.2~0.3%⇒0.3~0.4%へ上昇)という報告もあります。
以上を踏まえた個人的な見解を述べますと、必要な場合にレントゲンを2~3枚撮るくらいなら影響はほとんど誤差の範疇だと思われます。
それに、私も過去に妊娠中の虫垂炎が疑われた症例でお腹のCTを撮ったこともあります。
「下手に見逃すと命に関わる」という場面では、赤ちゃんへの影響も踏まえた上でCT検査も許容すべきと言えるでしょう。
参考文献:佐世正勝「妊娠と放射線被曝」周産期医学 50(8): 1475-1477, 2020.
異所性妊娠は繰り返す?

質問者様ご自身の不妊治療に関しては、直接診ていない私が迂闊なアドバイスをすることはできませんが、
「体外受精において異所性妊娠(子宮外妊娠)は繰り返すのかどうか」についてはお答えできます。
「異所性妊娠の原因が卵管にあったとすると、次の妊娠でも異所性妊娠を起こしやすいのではないか?」というところが気になっている方も多いでしょう。
ここで、2020年に報告されたひとつの論文をご紹介しましょう。
この研究では体外受精を行った2892人の女性に対し、
①異所性妊娠の既往 ②子宮内妊娠の既往 ③妊娠経験なし の4グループに分けた上で「妊娠率」「流産率」「生産率」「異所性妊娠率」を調べています。
この結果、上記4つの転機については有意差が無かったようです。
もちろん、条件の取り方次第では有意差が出ることもあるかもしれませんが、これを見る限りそれほど心配しすぎる必要は無いかなと思います。
臨月と正期産の違いは?

「臨月」と「正期産」。
どちらも「出産する時期」を表しているのですが、これらが指す時期は微妙にずれているため、確かに一般の方からすると混乱する用語ですね。
まず「臨月」について。
これは昔、数えの妊娠10か月のことを「出産予定の月」という意味で「臨月」と呼ばれるようになりました。
その後、出産予定日が40週0日と定義されたことから逆算して、「臨月」を「36週0日~39週6日」とするようになったという経緯があります。
(40週0日までを臨月とするパターンもあります)

しかし「臨月」という言葉は医学用語ではなく、俗称です。
私は患者さんに説明する上で分かりやすさ優先であえて使う場合もありますが、カルテや論文を書く時に「臨月」とは一回も書いたことありません。
医学的に重要なのは圧倒的に「正期産」です。これは「37週0日~41週6日」となります。
ということは、36週で産まれた赤ちゃんは臨月だけど早産ってこと!?そんなんでいいの!?という疑問が出てきますね。
いいんです。
産婦人科医学的に「臨月」は有って無いようなものなので。
とはいえ、36週の赤ちゃんは確かに早産なのですが、それより以前に産まれた赤ちゃんに比べるとずっと状態は良いです。
よって「36週以降の赤ちゃんならウチで対応できるけど、35週までなら総合病院にお任せする」という個人病院・産院も多いですね。
ただし、36週の赤ちゃんは37週以降で産まれた赤ちゃんに比べると呼吸状態などが安定しづらい頻度は少し高いです。そこは我々産婦人科医や助産師さんが注意する必要があります。
以上をまとめると、「赤ちゃんの全身状態を考えると正期産であるに越したことはないけど、36週なら早産の中ではかなり良い方」といった扱いになります。
そして最後の「正期産でも出来るだけ40週に近いほうが良いのでしょうか」については…
確かに39週以降の方が良いのではないかといった報告もあったりするのですが、個人的にはそこは大局的に見て誤差の範疇ではないかなと思っています。
妊娠中のビタミンA摂取については?

ビタミンAとはいったい何物なのか、妊娠にどのような影響を与えるのか、妊娠時に必要なサプリは何かといったところを説明していきましょう。
そもそもビタミンと名のつくものは、生き物の体が活動をする上で欠かせない成分のうち、自ら生み出すことができず食べ物から摂取する必要がある栄養素を指します。
(生き物ごとに自分で生み出せる成分は異なります。例えばビタミンC=アスコルビン酸は人間にとって自分で作れない成分ですが、イヌやネコなど多くの動物は自分で作れるためビタミンではありません)

そんな中でもビタミンAと呼ばれる物質は、皮膚の細胞を作り出すために必要不可欠です。
これが足りていないと皮膚や粘膜に異常が発生したり、ひどい場合は失明の原因にもなります。
ならビタミンAをたっぷり摂りまくろうぜ!と言いたくなるところですが、ここに落とし穴があります。
ビタミンの中でもA、D、E、Kの4種類は「脂溶性ビタミン」と呼ばれるものです。
これに対して、ビタミンB群(葉酸を含む)やビタミンCは「水溶性ビタミン」です。
水溶性ビタミンは少しくらい多めに摂ったとしても水に溶ける⇒過剰な分は尿から排出されるため体に蓄積しにくいのですが、
脂溶性ビタミンは尿から出せないので、過剰に摂りすぎた分は体に蓄積してしまいます。(その後ゆっくりと排出されますが)
つまり、多すぎても少なすぎてもいけないわけですね。難しい。
そしてビタミンAについては、ネズミやブタ・イヌ・サルといった動物実験において、大量に投与した場合に胎児の催奇形性があることが実証されており、ヒトについても同様の報告がなされています。
では結局、ヒトにおいて具体的にどれくらいビタミンAを摂ったら奇形のリスクが上がるのか?と言うと…
今のところ不明です。
まあ、そりゃ人間で実験するわけにはいきませんし、食べてるもの次第で細かい数字も変わるので一概に把握はできないですよね。
現時点ではっきりした数字が示されているものとしては、『日本医薬品集医療薬2021』において、
妊娠希望女性または妊娠3か月以内の女性に対し、5000IU/日(≒1500μg/日)以上のビタミンA投与を禁忌としています。
そして「健康長寿ネット」によると、日本人のビタミンAの平均摂取量は534.1μg/日となっているようです。
質問者様の場合、食事から推定534μg、サプリから770μgを摂取しているとすると、合計は1304μg/日となります。
上記の投与基準の範囲内ではありますね。
よって、仮に質問者様が現在ご妊娠しているとしても、ものすごく奇形のリスクが高い状況とまでは言えないでしょう。
(※ただし1500μg/日という基準はあくまでも日本医薬品集医療薬2021における暫定的なものであるということはご了承下さい)
しかしビタミンA自体、現代日本において通常の食事で欠乏することはまずありませんので、過剰摂取のリスクが気になるのであれば葉酸のみのサプリに切り替えるのも一つの手かなと思います。
今飲まれている分はもったいないので産後にでもまた飲んじゃいましょ。

あとは日本人女性は食事の内容的に鉄分が不足しやすいので、葉酸と鉄が両方含まれたサプリを選ぶのもひとつの手ではあるのですが、市販のサプリに配合されてる鉄分だとちょっと量が少なすぎるのであまり積極的に勧めるほどでもないです。
(産婦人科で処方する鉄剤はおよそ100mg/日、サプリはだいたい10~20mg/日)
というわけで、他のサプリが悪いというわけでは全くありませんが、妊娠を考えられている方はひとまず葉酸さえ摂れていれば十分かなと。
参考文献:周産期医学 52(増刊): 138-139, 2022.
なぜ葉酸を飲むのか?いつまで飲んだらいいのか?

「葉酸をいつまで飲むべきなのか」
実はこれ、ガイドラインには記載されておらず、いつまで飲むのが良いのかを規定した文言もありません。
これを考えるため、葉酸の意味について1から解説していきましょう。
まず「神経管閉鎖障害」という先天的な疾患が存在します。
神経管とは、読んで字のごとく神経の管ですね。
我々の体において、生きていく上で欠かせない超大事なものがまず「脳」。
そして脳からびよーんと出ているぶっとい神経が「脊髄」です。
脳と脊髄は、どちらも「神経管」という脳と脊髄が包まれた袋みたいなものから発生するわけですが、
この「神経管」の袋に穴が開いてしまったまま育ってしまう状況、これが「神経管閉鎖障害」です。
これを起こすと「二分脊椎」と言って脊椎の骨が欠損していたり、もっとひどい場合は下半身の運動に支障が出たりしますし、
さらに悪い場合は「無脳症」といって人間が生きていく上で必要な脳が欠損することがあります。無脳症の場合、赤ちゃんは胎外で生存することが不可能なため100%死産となります。
しかし妊娠前から葉酸を摂取することにより、赤ちゃんの神経管閉鎖障害の発症を予防することができる可能性があります。(葉酸欠乏以外にも原因があるので100%予防できるわけではないです)
そんな神経管の閉鎖は6週くらいでほぼ完成するため、理屈上では6週くらいでお役御免になると思われます。
それでも不安だという場合、妊娠12週くらいまでが「器官形成期」と呼ばれる時期(赤ちゃんの内臓の基本的な構造が整う時期)なので、そのへんまで飲むというのも有りでしょう。
ならば12週以降で葉酸をいっぱい飲んでたら何か異常が起こるのかと言うと…
特に何もありません。
葉酸は足りていなければ神経管閉鎖障害の発生や貧血などを引き起こすことがありますが、少しくらいなら多めに摂っていてもこれといった害はありません。
よって、大量に(1日1mg以上など)ずーっと飲み続けるのでなければ、6週以降や12週以降も飲んでもらっても別に良いかなと思います。
私が患者さんに説明する場合は「12週くらいまで飲んでたらあとはお好みで」と言っています。
ただし、神経管閉鎖障害の赤ちゃんを妊娠した既往がある女性に関しては12週までの高用量の摂取が勧められています。(これはサプリの範疇ではなく、ちゃんとした薬剤として処方してもらうやつです)
この場合は主治医の先生にご相談下さい。
次に、葉酸のサプリは必要なのか?普通の食事では葉酸は足りないのか?というところも深掘りしていきましょう。
現代日本における葉酸の平均摂取量は288.7μgと言われており、
妊婦さんは少なくとも400μg~推奨量で480μgほどの摂取が良いとされています。
これじゃ普通にメシ食ったら足りねえじゃねえか!と思われそうですが、288.7μgはあくまでも平均値であり、
妊娠を考えていない方や不摂生な男性なども全て含んだ数値なので、通常のバランスのとれた食事が摂れていればけっこう達成できる数字です。

葉酸はけっこう何にでも含まれており、ホウレンソウ、ブロッコリー、アスパラガス、レバー、海苔、ワカメ、コンブなどには特に多く含まれています。
極端な話、焼き海苔を24g(1枚2gとして12枚)くらい食べれば450μgほどの葉酸を摂取でき、1日の推奨量をほぼクリアできます。
他にもアスパラガス3本(60g)で570μgに達します。
とはいえ、葉酸は水溶性なので過剰な分は尿から出ていきます。
大量の葉酸(1日1mg以上など)を延々と摂り続けるなどをしない限り、ちょっと多めに摂るくらいは害がないんじゃないかな、それに足りなかった時のデメリットが大きすぎるぞ、というのが現在の「1日400μgをサプリで摂取するのを推奨」の理由となっているわけです。
ちなみに他のビタミンやミネラルが配合されているタイプのサプリはちょっと高めですが、
大塚製薬さんのネイチャーメイドなど、葉酸だけが含まれているサプリならばお安く購入可能です。
妊娠中に生肉や刺身は食べてはいけない?

妊娠中の生ものの摂取についてですね。
基本的に、魚介類の生食に関しては必ずしも制限の必要はないとされています。
ただし、食中毒リスクの高い魚介類は要注意です。
ノロウイルスのリスクの高い二枚貝(牡蠣など)や、アニサキスが潜んでいる可能性がある処理の不十分な青魚(イワシ、サバなど)に関してはきちんと火を通したものを食べる方が望ましいですね。

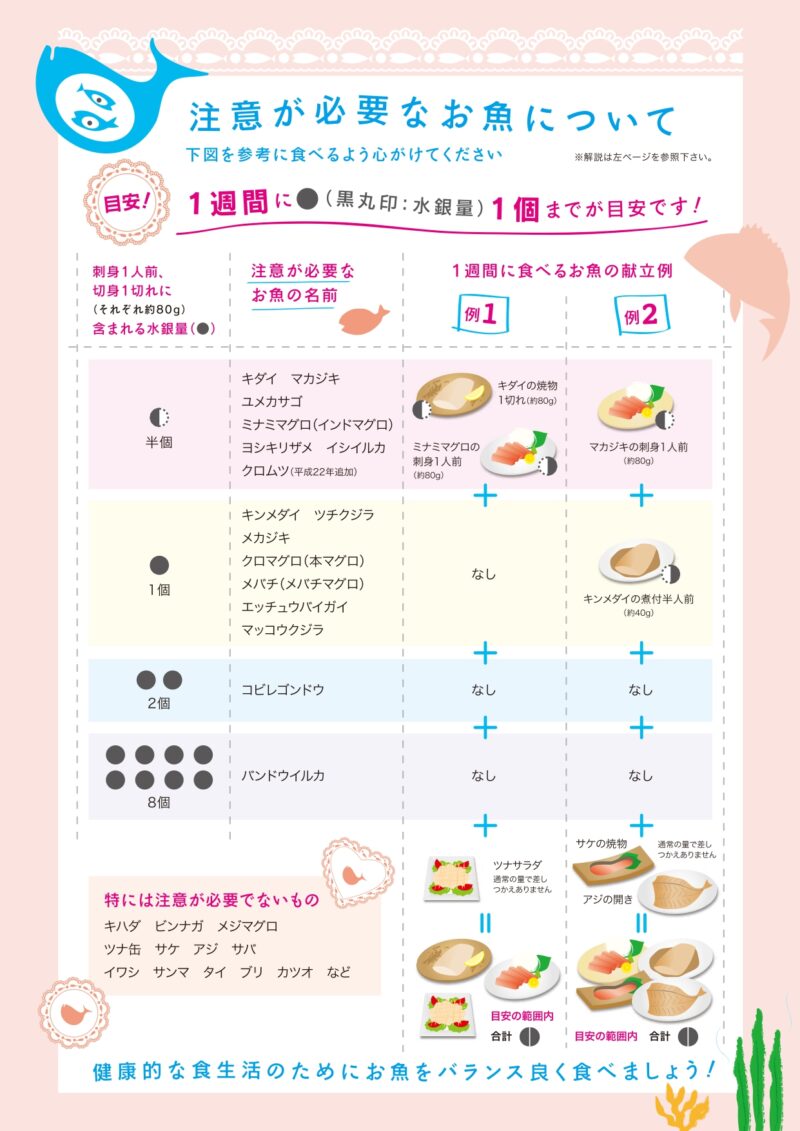
食中毒以外のリスクとしては、魚の種類によってはごく微量ながら水銀が含まれており、赤ちゃんへの影響を考慮して推奨摂取量が決まっている場合があります。
これについては厚生労働省の「これからママになるあなたへ お魚について知っておいてほしいこと」に詳細に解説されていますので、そのまま確認して頂くのが良いでしょう。
と、ここまではお魚の話ですが、陸上の生ものとなると話が変わってきます。
ノロウイルスやアニサキスなどを差し置いてぶっちぎりでヤバい奴らがいるのです。
それが「リステリア」と「トキソプラズマ」です。
「リステリア」は食中毒の原因菌のひとつです。
リステリア自体は自然界のあらゆるところに居る菌ですが、代表的な感染経路は非加熱のナチュラルチーズや生ハムですね。
(日本の大手メーカーのナチュラルチーズは加熱殺菌した牛乳を原料にしていることが多いですが、食べたい場合は個別で確認することを推奨します)
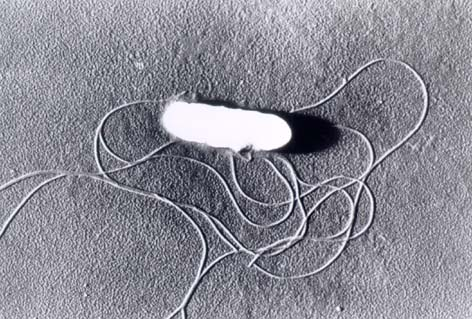
妊娠中はリステリアに約17倍感染しやすくなると言われており、しかもリステリアは胎盤を通じて赤ちゃんに感染し、流産したり赤ちゃんが亡くなるリスクがあります。
そんなわけで厚生労働省も「妊娠中にナチュラルチーズや生ハムを食べるのは避けてね」と注意喚起しています。
「トキソプラズマ」も危険ですね。これは寄生虫の一種です。
これはヒト、牛、豚、馬、鶏など多くの動物に寄生しており、生肉を食べると感染のリスクがあります。
大人がトキソプラズマに感染しても多くの場合は無症状、あったとしても発熱や倦怠感くらいで済むのですが、
妊娠中の女性がトキソプラズマに感染すると、胎盤を通じて赤ちゃんが「先天性トキソプラズマ症」に罹患するおそれがあります。
これは流産や死産のリスクだけでなく、脳や視力に障害が残る可能性もあります。
『聲の形』の記事でも書いた「風疹」と並列で扱われるレベル(TORCH症候群のひとつ)で赤ちゃんにとって致命的な病気になり得るので、何としても避けたいところですね。
いやいやわし妊娠中に生肉なんて食べんぞ?とお思いの方々もいらっしゃるかもしれませんが、
意外な盲点となる存在が「ネコ」です。

ネコはトキソプラズマの最終宿主であり、ネコの糞尿にはトキソプラズマが居る可能性があります。
ということは、場合によっちゃそのへんの土や井戸水などもトキソプラズマに汚染されているおそれがあります。
そのため、ネコを飼っている場合は糞尿の処理に気を付け、ガーデニングや家庭菜園が趣味の方は土を触った手をよく洗いましょう。
生野菜もよーく洗いましょう。そのへんの湧き水とか川の水は、いくら綺麗でもそのまま飲むのはNGです。
リステリアもトキソプラズマも、70℃以上の温度でしっかり加熱すれば死滅します。
お肉を食べる時はよく火を通しましょう。
Rhマイナスとは?血液型不適合妊娠とは?

まずそもそもRhマイナスとは何なのか、血液型とは何なのか、といったところから解説しましょう。
人間の細胞を超小さいレベルまで拡大して見てみると、いくつもの標識が立っています。この標識を「抗原」と呼びます。
この抗原というやつが何のためにあるものかと言いますと、人間の免疫細胞が「自分の細胞」と「異物」を見分けるためにあります。
そんな中で、赤血球にはめちゃくちゃ大事な抗原が2種類あります。それが「A抗原」と「B抗原」という2種類の標識ですね。
いわゆる血液型がA型の人はAの標識だけが立っている赤血球を持っています。
AB型ならAとBの両方の標識が立っていますし、O型ならAもBも立っていません。
赤血球に関しては「A型」「B型」「AB型」「O型」のほぼ4種類だけで、自分の細胞かどうかを見分けているという仕組みです。この区別方法を「ABO式血液型」と呼びます。

もし仮にA型の人にB型の赤血球を輸血するとどうなるかと言うと、このB型赤血球を異物と判定した免疫システムによる総攻撃が開始されます。
すると赤血球の中にある成分が体内にぶちまけられて大変危険な状態に陥ります。
だからこそ、輸血を行う時には自己申告などではなく必ず血液検査で確認してから行います。
では標識はAとBの2つしか存在しないのか?と言うと、実は400種類くらいあります。
しかし、ABO式血液型以外の血液型分類が実際の医療で重視されることがほとんど無いので、あまり一般の方が気にする機会は無いと思います。
そんな中で、ABO式血液型に次いで存在感のある血液型が「Rh式」と呼ばれる区別方法です。
ほとんどの方の赤血球には「D抗原」という標識が立っているのですが、たま~~~にD抗原が立っていない方がいらっしゃいます。
そして、赤血球にD抗原が立っている人の血液型を「Rhプラス」、立っていない人を「Rhマイナス」と呼びます。
何でD抗原なのにRhという名前になるねんと思っている方が大半かと思いますが、Rh因子にもいくつか種類があってどうのこうのな理由でこのような名前になっています。
ともかくこのRhマイナスですが、日本では数百人に一人くらいの稀な血液型です。
(白人だと数人に一人くらいのけっこうよくある血液型らしいです)
Rhマイナスの血液型が問題になる場面は輸血の時もですが、
何と言っても妊婦さんがRhマイナスであった場合に対応が色々と難しくなってきます。
母体がRhマイナスであっても、赤ちゃんはRhプラスである可能性がありますので。
赤ちゃんと母体の血液が直接交わることは普段ないのですが(血液内の成分のやり取りだけはありますが、赤血球同士は接触しません)、出産時などに母体に赤ちゃんの赤血球が僅かながら流入する可能性が生じます。
妊婦さんの免疫システムが赤ちゃんのRhプラスの赤血球を発見すると、
「誰やお前!見たことないぞ!よく分からんから攻撃したろ!」と反応してしまうわけですね。
そこまでならまだ良いのですが、免疫システムは「今攻撃した奴の顔覚えたで!次こいつが来たらぶちのめしたろ!」といった臨戦態勢に入ってしまいます。

そして次に妊娠した赤ちゃんもRhプラスであった場合、免疫システム(正確に言えば抗体)が胎盤を通じて赤ちゃんの赤血球に攻撃を仕掛けてしまいます。
その結果、赤ちゃんがひどい貧血になる可能性があり非常に危険です。
これを予防するため、Rhマイナスの妊婦さんは「妊娠28週頃」「赤ちゃんがRh(+)と確定したならば出産後72時間以内」「妊娠中の腹部打撲、羊水穿刺や流産など」といったタイミングで『抗Dヒト免疫グロブリン』という物質を注射する必要があります。
抗Dヒト免疫グロブリンは、簡単に言えばRhプラスの赤血球をやっつける作用のある抗体です。
なぜそんなもんを投与するのかというと、Rhプラスの赤血球を攻撃する抗体を母体に注射しておくことで、母体の免疫システムに発見される(「感作」と呼びます)前にRhプラスの赤血球を先回りで叩き壊しておくという仕組みです。
(これは胎盤を通らないので赤ちゃんが貧血になるおそれはありません)
こういった仕組みにより、100%とはいかないまでも高い確率で母体の感作を予防できます。
ご質問の内容は「グロブリンの注射はどこの医療機関でも受けられるのか」「分娩後の注射が遅れて抗D抗体が作られてしまうことはあるのか」の2点ですね。
前者については、搬送を受けるような規模の病院ならほぼ確実に在庫が存在しますし、仮に無くとも72時間以内に注射できさえすれば良いので、取り寄せることも可能です。
そこはご心配にあたらないと思います。
後者については、もちろん可能性はあります…が、現代の日本でRhマイナスの妊婦さんを扱う施設ならばほぼ確実にグロブリン注射は受けられますし、それほど気にされる必要は無いかなと思います。
母体がD抗原に感作してしまう原因としては出産時の影響もありますが、大量出血などでどうしてもRhマイナスの輸血が用意できず、緊急避難的にRhプラスの輸血を行ったことで生じる場合もしばしばあるようです。
妊娠中のポリフェノールやハーブティーは大丈夫?

ポリフェノールは赤ちゃんにどういう影響を与えるのか?そもそもポリフェノールって何?というところを解説してみましょう。
そもそも、ポリフェノール自体は植物が光合成をする過程でできる苦味の成分であり、そりゃもう地球上どこにでもある物質です。
光合成する植物は大なり小なり全員持っていると言っても過言ではありません。
大豆で有名なイソフラボンも、ブルベリアイ!(悟空の声)でお馴染みのアントシアニンもポリフェノールの一種です。
そんなポリフェノールくんがなぜ突然注目されたかと言いますと、
1992年にフランスの科学者が「フランス人って他のヨーロッパよりも動物性の脂肪いっぱい食べてるのに心臓病の死亡率低くね?」というところに目をつけて、
「これは赤ワインに豊富に含まれるポリフェノールのおかげなんや!」という冷静に考えなくても超ガバガバな説を唱えました。

しかし世のマスコミがこぞってこの説を広めたり、
「お前らが心臓病で死ににくいのは先に肝臓がやられて死ぬからだろ」という過激な反論がアメリカの科学者から飛び出したりといったムーブメントが起きますが、
結論として「ポリフェノールは体によさげ!知らんけど!」という雰囲気に世界が包み込まれます。世界は平和になった。
なお、赤ワインに含まれるポリフェノールの成分が体を健康にするという説は2014年に否定されてしまいました。世界は終わった。
それでも今なお、ポリフェノールがどう体に良い影響があるのかについては盛んに研究が行われていますが、はっきりした結論はまだまだ出ていない状況です。
そんな微妙な立ち位置のポリさんですが、赤ちゃんに対しては「プロスタグランジンの抑制」という作用を発揮してしまいます。
これはどういうことかと言うと、赤ちゃんには胎内にいる時だけ開いてて出産後に閉じる「動脈管」という重要な血管があるのですが、
ポリフェノールを摂りすぎるとプロスタグランジンが抑制され、胎内に居るにも関わらず動脈管が閉じてしまうのです。

時期や重症度によりますが、これは赤ちゃんの心不全や肺高血圧症をきたす可能性があるため危険です。
なお、妊娠後期にロキソニンやボルタレンなどの解熱鎮痛剤(NSAIDs)を使うのが良くない理由も全く同じ仕組みです。
では、ポリフェノールは1日にどれくらい摂取していいのかと言うと、はっきりした答えは出ていません。
それもそのはず、ポリフェノールは光合成する植物は全員生み出しているので完璧に避けることは不可能ですし、
この回答にあたりいくつか文献をあたってみましたが、「積極的な摂取は控えよう」くらいの結論しか書かれていませんでした。
しかしひとつの傾向として、食べ物(野菜やカカオなど)に比べて、
煮出したお茶(特にルイボスティー・ハーブティー)ではポリフェノール含有量がかなり増えてしまうようです。
吸収能も関係しているかもしれません。
とはいえ過去の報告を見る限り、これらを常用していない限りそれほど心配は不要かなと思います。
何度も言いますが、ポリフェノール自体、光合成をするあらゆる植物が生み出している物質ですし、
たまーによそにお邪魔した時にハーブティーを出されて1杯飲むくらいならまあ問題ないかなと。
よって結論としては、「積極的に摂るのは勧められない」「たまーにちょっと食べるor飲むくらいならいいかな」といったところです。
参考文献:阿部美希子「ルイボス茶の日常的摂取に伴い胎児右心不全を発症した一例」日本周産期・新生児医学会雑誌 2018: 54: 1136-1139.
お腹を冷やすと生理痛がひどくなる?

お腹の冷えが体に与える影響について解説しましょう。
例えば寒いところでおへそを出すような恰好をする、いわゆる「お腹を冷やす」ことが起きるとどうなるでしょうか。
子宮が冷えるのかな?と思われがちですが、子宮はお腹の最深部らへんにある臓器なので、外気温がちょっと寒いくらいで冷却されることはありません。
では代わりに何が起きるのかというと、お腹の大半は「腸」が占めています。
腸に限らず、体は冷えると熱を内部に閉じ込めようとします。
そのための生体反応として「血管の収縮」が起きます。
もし血管がパッカーンと開いていたら、その血管を通る血液も増えます。
この血液が全部外気温に冷やされてしまうので、体中が冷えてしまいます。
体温を維持するのにもエネルギーが要るので、寒い時はむやみやたらに放熱したくないのでこういう反応が起きるわけですね。

逆に暑い時は血管をおもいっきり開いて熱を発散させます。
めちゃくちゃ暑い時に体や顔が赤くなるのは血管を開いてるから(血液の色が皮膚を通して見えてるから)です。
というわけで、お腹が冷えると腸が冷えてしまいます。
正確に言うと腸の血管が収縮して熱を逃がさないようにするのですが、そうすると血流が悪くなります。
腸の血流が悪くなると消化吸収能力が下がってしまい、腹痛・下痢・便秘などに繋がってしまうわけですね。
キンキンに冷えてやがるビールを一気に飲むようなことをしても同様に、腸の血流が悪くなります。

いわゆる「内臓に負担がかかる」というのはこの現象のことを指します。
つまり、お腹を冷やすというのは(少なくとも腸の観点から言うと)体に決して良いとは言えません。
そしてお腹の冷えと生理の関係…
これはごめんなさい、私も正直よく分からないです。個人差もかなりあるでしょうし。
分からないですが、病態生理と整合性のとれる私の仮説としては、血管収縮による過剰なプロスタグランジンの産生、黄体ホルモンが腸蠕動低下の増悪に影響している…などの機序があるかもしれません。あくまでも私の仮説です。
どちらにせよ、お腹を冷やすことは生理と無関係に体によくないので、温めるのは悪いことではないでしょう。(かといって温めすぎて低温やけどを引き起こすケースにはご注意ください)
まとめ
今回の回答まとめは以上となります。
引き続き、マシュマロの回答が溜まってきたら不定期にこのような形でまとめていきますね。

妊婦さんや女性の皆様の健康に関するご質問だけでなく、マンガ考察のリクエストも大歓迎です。
以下、関連記事です。
前回の妊婦さんからの回答まとめ記事はこちらです。
 マシュマロの回答まとめ vol.4「妊婦さんの疑問 上級編」
マシュマロの回答まとめ vol.4「妊婦さんの疑問 上級編」
第1回目の質問箱回答まとめ記事はこちらです。




